–†–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł–ł –Ņ–ĺ –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł–ļ–Ķ –ł –Ľ–Ķ—á–Ķ–Ĺ–ł—é –ź–ď, –ļ–į–ļ –ľ–Ķ–∂–ī—É–Ĺ–į—Ä–ĺ–ī–Ĺ—č–Ķ [1], —ā–į–ļ –ł —Ä–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ł–Ķ [2], —á–į—Ā—ā–ł—á–Ĺ–ĺ –Ĺ–į—Ü–Ķ–Ľ–Ķ–Ĺ—č –Ĺ–į —É–Ņ—Ä–ĺ—Č–Ķ–Ĺ–ł–Ķ —Ä–į–Ī–ĺ—ā—č –≤—Ä–į—á–į –Ņ—É—ā–Ķ–ľ —Ā–ĺ–∑–ī–į–Ĺ–ł—Ź –Ī–ĺ–Ľ–Ķ–Ķ —á–Ķ—ā–ļ–ł—Ö –į–Ľ–≥–ĺ—Ä–ł—ā–ľ–ĺ–≤ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź, —ā–į–Ī–Ľ–ł—Ü —Ā—ā—Ä–į—ā–ł—Ą–ł–ļ–į—Ü–ł–ł —Ä–ł—Ā–ļ–į –ł —ā.–ī. –Ę–Ķ–ľ –Ĺ–Ķ –ľ–Ķ–Ĺ–Ķ–Ķ, –≤ —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ–Ļ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ņ—Ä–į–ļ—ā–ł–ļ–Ķ —Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł—Ź–ľ –ł –ł—Ö –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ –≤ –Ņ–ĺ–≤—Ā–Ķ–ī–Ĺ–Ķ–≤–Ĺ–ĺ–Ļ —Ä–į–Ī–ĺ—ā–Ķ –Ĺ–į–Ī–Ľ—é–ī–į–Ķ—ā—Ā—Ź –ī–į–Ľ–Ķ–ļ–ĺ –Ĺ–Ķ –≤—Ā–Ķ–≥–ī–į, –ł –Ņ—Ä–ł—á–ł–Ĺ—č —ć—ā–ĺ–≥–ĺ –Ĺ–Ķ—Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–ł—Ź –Ĺ–Ķ –≤–Ņ–ĺ–Ľ–Ĺ–Ķ —Ź—Ā–Ĺ—č. –í —Ā–≤—Ź–∑–ł —Ā —ć—ā–ł–ľ –≤–ĺ –≤—Ā–Ķ–ľ –ľ–ł—Ä–Ķ —Ā—ā–ĺ–ł—ā –Ņ—Ä–ĺ–Ī–Ľ–Ķ–ľ–į –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –≤–Ĺ–Ķ–ī—Ä–Ķ–Ĺ–ł—Ź –ł–ľ–Ķ—é—Č–ł—Ö—Ā—Ź —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł–Ļ, –Ņ—Ä–Ķ–ī–Ņ—Ä–ł–Ĺ–ł–ľ–į—é—ā—Ā—Ź –Ņ–ĺ–Ņ—č—ā–ļ–ł —Ā–ĺ–∑–ī–į–Ĺ–ł—Ź —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ—č—Ö –ľ–Ķ—Ä –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –ł—Ö —Ā–ĺ–Ī–Ľ—é–ī–Ķ–Ĺ–ł—Ź –ł –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—Ź –ľ–ĺ—ā–ł–≤–į—Ü–ł–ł –≤—Ä–į—á–Ķ–Ļ –ī–Ľ—Ź –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł—Ź —Ü–Ķ–Ľ–Ķ–≤—č—Ö —É—Ä–ĺ–≤–Ĺ–Ķ–Ļ –ź–Ē –≤ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź.
–í –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ķ –≥–ĺ–ī—č –≤ –Ľ–ł—ā–Ķ—Ä–į—ā—É—Ä–Ķ –Ņ–ĺ—Ź–≤–ł–Ľ–ĺ—Ā—Ć –Ņ–ĺ–Ĺ—Ź—ā–ł–Ķ ¬ę–≤—Ä–į—á–Ķ–Ī–Ĺ–ĺ–Ļ –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł¬Ľ, –ļ–ĺ—ā–ĺ—Ä–ĺ–Ķ –Ņ–ĺ–ī—Ä–į–∑—É–ľ–Ķ–≤–į–Ķ—ā –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–Ķ –ļ–į–ļ–ĺ–Ļ-–Ľ–ł–Ī–ĺ –ľ–ĺ–ī–ł—Ą–ł–ļ–į—Ü–ł–ł –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ņ—Ä–ł –Ĺ–į–Ľ–ł—á–ł–ł –ļ —ć—ā–ĺ–ľ—É –ĺ–Ī—ä–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–Ļ –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā–ł (–ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö –Ņ–ĺ–ļ–į–∑–į–Ĺ–ł–Ļ) [3-4]. –ė–Ĺ—ā–Ķ—Ä–Ķ—Ā –ļ —ć—ā–ĺ–Ļ —ā–Ķ–ľ–Ķ —Ā–≤—Ź–∑–į–Ĺ —Ā –ĺ—á–Ķ–≤–ł–ī–Ĺ—č–ľ–ł –Ņ—Ä–ĺ–Ī–Ľ–Ķ–ľ–į–ľ–ł –≤ —ā–Ķ—Ä–į–Ņ–ł–ł —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ, –ļ –ļ–ĺ—ā–ĺ—Ä—č–ľ, –≤ –Ņ–Ķ—Ä–≤—É—é –ĺ—á–Ķ—Ä–Ķ–ī—Ć, –ĺ—ā–Ĺ–ĺ—Ā–ł—ā—Ā—Ź –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–į—Ź –≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł—Ź (–ź–ď), —Ā–≤—Ź–∑–į–Ĺ–Ĺ—č–ľ–ł –Ĺ–Ķ–Ņ–ĺ—Ā—Ä–Ķ–ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ —Ā –ī–Ķ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć—é –≤—Ä–į—á–į. –ö–Ľ–į—Ā—Ā–ł—á–Ķ—Ā–ļ–ł–ľ–ł –Ņ—Ä–ł—á–ł–Ĺ–į–ľ–ł –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –≤—Ä–į—á–į —Ā—á–ł—ā–į—é—ā—Ā—Ź –Ņ–Ķ—Ä–Ķ–ĺ—Ü–Ķ–Ĺ–ļ–į —É—Ā–Ņ–Ķ—Ö–į –Ņ—Ä–ĺ–≤–ĺ–ī–ł–ľ–ĺ–≥–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź, —Ā–ĺ–∑–Ĺ–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ķ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ —Ä–į–∑–Ľ–ł—á–Ĺ—č—Ö –Ņ—Ä–Ķ–ī–Ľ–ĺ–≥–ĺ–≤ –ī–Ľ—Ź –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł—Ź –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ļ –≤ —ā–Ķ—Ä–į–Ņ–ł–ł, –ł, –≤ –ľ–Ķ–Ĺ—Ć—ą–Ķ–Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł, –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–Ķ –ī–ĺ–Ľ–∂–Ĺ—č—Ö –Ĺ–į–≤—č–ļ–ĺ–≤ –ł –∑–Ĺ–į–Ĺ–ł–Ļ [4].
–°–ĺ–≥–Ľ–į—Ā–Ĺ–ĺ —Ā—ā–į—ā–ł—Ā—ā–ł–ļ–Ķ –°–®–ź, –≥–ī–Ķ –ļ —ć—ā–ĺ–Ļ –Ņ—Ä–ĺ–Ī–Ľ–Ķ–ľ–Ķ —Ā—ā–į–Ľ–ł –Ņ—Ä–ł–≤–Ľ–Ķ–ļ–į—ā—Ć –≤–Ĺ–ł–ľ–į–Ĺ–ł–Ķ —É–∂–Ķ –Ī–ĺ–Ľ–Ķ–Ķ 10 –Ľ–Ķ—ā –Ĺ–į–∑–į–ī, –Ņ–ĺ–ļ–į–∑–į–Ĺ–ĺ, —á—ā–ĺ –≤—Ä–į—á–Ķ–Ī–Ĺ–į—Ź –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć (–í–ė) –ĺ—ā–≤–Ķ—ā—Ā—ā–≤–Ķ–Ĺ–Ĺ–į –∑–į 19% –Ĺ–Ķ–ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ–ł—Ä—É–Ķ–ľ–ĺ–Ļ –ź–ď —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, —ā–ĺ–≥–ī–į –ļ–į–ļ —É—Ā–Ņ–Ķ—ą–Ĺ–į—Ź –Ī–ĺ—Ä—Ć–Ī–į —Ā –Ĺ–Ķ–Ļ –ľ–ĺ–∂–Ķ—ā –Ņ—Ä–ł–≤–Ķ—Ā—ā–ł –ļ —Ā—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–ľ—É –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—é –ī–ĺ–Ľ–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā —Ü–Ķ–Ľ–Ķ–≤—č–ľ –ź–Ē —É–∂–Ķ –ļ 2010 –≥–ĺ–ī—É, –Ĺ–į —á—ā–ĺ –Ĺ–į—Ü–Ķ–Ľ–Ķ–Ĺ–į –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–Ĺ–į—Ź —Ā–ł—Ā—ā–Ķ–ľ–į –ľ–Ķ—Ä–ĺ–Ņ—Ä–ł—Ź—ā–ł–Ļ [5]. –í 2008 –≥–ĺ–ī—É –Ī—č–Ľ–ł –ĺ–Ņ—É–Ī–Ľ–ł–ļ–ĺ–≤–į–Ĺ—č –ī–į–Ĺ–Ĺ—č–Ķ –ĺ —ā–ĺ–ľ, –ļ–į–ļ—É—é —ā–Ķ—Ä–į–Ņ–ł—é –ł —Ā –ļ–į–ļ–ł–ľ —ć—Ą—Ą–Ķ–ļ—ā–ĺ–ľ –Ņ–ĺ–Ľ—É—á–į—é—ā –Ņ–į—Ü–ł–Ķ–Ĺ—ā—č –Ņ–ĺ—Ā–Ľ–Ķ –ł–Ĺ—Ā—É–Ľ—Ć—ā–į. –Ď—č–Ľ–ĺ –Ņ–ĺ–ļ–į–∑–į–Ĺ–ĺ, —á—ā–ĺ 40% –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –Ņ—Ä–ł –Ĺ–į–Ľ–ł—á–ł–ł –ź–ď –Ĺ–Ķ –Ņ–ĺ–Ľ—É—á–į–Ľ–ł –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –ł–Ľ–ł –Ņ–ĺ–Ľ—É—á–į–Ľ–ł —ā–ĺ–Ľ—Ć–ļ–ĺ –ĺ–ī–ł–Ĺ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā, —Ü–Ķ–Ľ–Ķ–≤–ĺ–Ķ –ź–Ē –Ī—č–Ľ–ĺ –ī–ĺ—Ā—ā–ł–≥–Ĺ—É—ā–ĺ —ā–ĺ–∂–Ķ –Ľ–ł—ą—Ć —É 40%, –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł—Ą–ł–ļ–į—Ü–ł—Ź –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ī—č–Ľ–į –Ľ–ł—ą—Ć —É 20% [6]. –í —Ü–Ķ–Ľ–ĺ–ľ —Ā–Ķ–≥–ĺ–ī–Ĺ—Ź –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –ĺ—ā–ľ–Ķ—ā–ł—ā—Ć, —á—ā–ĺ –ľ–Ķ—Ä—č, –Ĺ–į–Ņ—Ä–į–≤–Ľ–Ķ–Ĺ–Ĺ—č–Ķ –Ĺ–į –Ņ—Ä–Ķ–ĺ–ī–ĺ–Ľ–Ķ–Ĺ–ł–Ķ –≤—Ä–į—á–Ķ–Ī–Ĺ–ĺ–Ļ –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł, —Ā–ĺ–≤–ľ–Ķ—Ā—ā–Ĺ–ĺ —Ā —É—Ā–ł–Ľ–ł—Ź–ľ–ł –≤ –ĺ–Ī–Ľ–į—Ā—ā–ł –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—Ź –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é —Ā—ā–į–Ĺ–ĺ–≤—Ź—ā—Ā—Ź –ĺ—Ā–Ĺ–ĺ–≤–Ĺ—č–ľ–ł –Ĺ–į–Ņ—Ä–į–≤–Ľ–Ķ–Ĺ–ł—Ź–ľ–ł –Ī–ĺ—Ä—Ć–Ī—č ¬ę–∑–į –ľ–ł–Ľ–Ľ–ł–ľ–Ķ—ā—Ä—č —Ä—ā—É—ā–Ĺ–ĺ–≥–ĺ —Ā—ā–ĺ–Ľ–Ī–į¬Ľ, –ļ–į–∂–ī—č–Ļ –ł–∑ –ļ–ĺ—ā–ĺ—Ä—č—Ö —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ –≤–Ķ–ī–Ķ—ā –ļ —É–ľ–Ķ–Ĺ—Ć—ą–Ķ–Ĺ–ł—é —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ-—Ā–ĺ—Ā—É–ī–ł—Ā—ā–ĺ–Ļ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –ł —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –Ĺ–į—Ā–Ķ–Ľ–Ķ–Ĺ–ł—Ź.
–¶–Ķ–Ľ—Ć—é –Ĺ–į—Ā—ā–ĺ—Ź—Č–Ķ–≥–ĺ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –Ī—č–Ľ–ĺ –ĺ—Ü–Ķ–Ĺ–ł—ā—Ć, –Ĺ–į—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ —Ä—Ź–ī –Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł–Ļ —Ā–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—č—Ö —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł–Ļ –Ņ–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—é –ź–ď —Ä–Ķ–į–Ľ–ł–∑—É—é—ā—Ā—Ź –≤—Ä–į—á–į–ľ–ł –Ĺ–į –Ņ—Ä–į–ļ—ā–ł–ļ–Ķ, –ł –ļ–į–ļ —ć—ā–ĺ —Ā–≤—Ź–∑–į–Ĺ–ĺ —Ā –ĺ—Ā–Ĺ–ĺ–≤–Ĺ—č–ľ–ł –Ņ—Ä–ł—á–ł–Ĺ–į–ľ–ł –≤—Ä–į—á–Ķ–Ī–Ĺ–ĺ–Ļ –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł.
–ú–į—ā–Ķ—Ä–ł–į–Ľ –ł –ľ–Ķ—ā–ĺ–ī—č
–Ě–į–ľ–ł –Ī—č–Ľ –į–Ĺ–ĺ–Ĺ–ł–ľ–Ĺ–ĺ –ĺ–Ņ—Ä–ĺ—ą–Ķ–Ĺ 321 –≤—Ä–į—á –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –∑–≤–Ķ–Ĺ–į –∑–ī—Ä–į–≤–ĺ–ĺ—Ö—Ä–į–Ĺ–Ķ–Ĺ–ł—Ź (—É—á–į—Ā—ā–ļ–ĺ–≤—č–Ķ —ā–Ķ—Ä–į–Ņ–Ķ–≤—ā—č –Ņ–ĺ–Ľ–ł–ļ–Ľ–ł–Ĺ–ł–ļ –°–į–Ĺ–ļ—ā-–ü–Ķ—ā–Ķ—Ä–Ī—É—Ä–≥–į) –≤ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł–ł –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ĺ–Ļ —Ä–Ķ–į–Ľ–ł–∑–į—Ü–ł–ł —Ä—Ź–ī–į –Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł–Ļ —Ā—É—Č–Ķ—Ā—ā–≤—É—é—Č–ł—Ö —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł–Ļ –Ņ–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—é –ź–ď. –í–ĺ–Ņ—Ä–ĺ—Ā–Ĺ–ł–ļ —Ā–ĺ—Ā—ā–ĺ—Ź–Ľ –ł–∑ 20 –≤–ĺ–Ņ—Ä–ĺ—Ā–ĺ–≤ –ł –ļ–į—Ā–į–Ľ—Ā—Ź –≥–ĺ—ā–ĺ–≤–Ĺ–ĺ—Ā—ā–ł –ī–ĺ–Ī–ł–≤–į—ā—Ć—Ā—Ź —Ü–Ķ–Ľ–Ķ–≤—č—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ –ź–Ē, –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ –≤ –≥—Ä—É–Ņ–Ņ–Ķ –Ņ–ĺ–∂–ł–Ľ—č—Ö –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤, –≥–ĺ—ā–ĺ–≤–Ĺ–ĺ—Ā—ā–ł –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł—Ą–ł—Ü–ł—Ä–ĺ–≤–į—ā—Ć –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –Ņ—Ä–ł –ľ–Ĺ–ĺ–≥–ĺ–ļ–ĺ–ľ–Ņ–ĺ–Ĺ–Ķ–Ĺ—ā–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł, –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł—Ź –≤—Ä–į—á–Ķ–Ļ –ļ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł—Ź–ľ –Ņ–ĺ —Ā–ĺ–Ī–Ľ—é–ī–Ķ–Ĺ–ł—é –ĺ–Ī—Ä–į–∑–į –∂–ł–∑–Ĺ–ł, –ļ –ĺ—Ü–Ķ–Ĺ–ļ–Ķ –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –ļ —ā–Ķ—Ä–į–Ņ–ł–ł, –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł—Ź —ā–į–Ī–Ľ–ł—Ü —Ā—ā—Ä–į—ā–ł—Ą–ł–ļ–į—Ü–ł–ł —Ä–ł—Ā–ļ–į, –į —ā–į–ļ–∂–Ķ —Ä–į–Ĺ–Ĺ–Ķ–≥–ĺ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł—Ź –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł. –í–ĺ–Ņ—Ä–ĺ—Ā–Ĺ–ł–ļ —ā–į–ļ–∂–Ķ –ĺ—Ü–Ķ–Ĺ–ł–≤–į–Ľ —Ä–ĺ–Ľ—Ć —ć–ļ–ĺ–Ĺ–ĺ–ľ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –Ī–į—Ä—Ć–Ķ—Ä–į –≤ –Ņ—Ä–ł–Ĺ—Ź—ā–ł–ł —Ä–Ķ—ą–Ķ–Ĺ–ł—Ź –ĺ –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–ł–ł –ł –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł—Ą–ł–ļ–į—Ü–ł–ł —ā–Ķ—Ä–į–Ņ–ł–ł –ł –≤–ļ–Ľ—é—á–į–Ľ –≤–ĺ–Ņ—Ä–ĺ—Ā—č –ĺ –∑–Ĺ–į—á–Ķ–Ĺ–ł–ł –ī–ĺ—Ö–ĺ–ī–į –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į –ī–Ľ—Ź –Ņ—Ä–ł–Ĺ—Ź—ā–ł—Ź —ā–į–ļ–ł—Ö —Ä–Ķ—ą–Ķ–Ĺ–ł–Ļ.
–° —Ü–Ķ–Ľ—Ć—é –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–ł—Ź –ľ–į–ļ—Ā–ł–ľ–į–Ľ—Ć–Ĺ–ĺ –ĺ—ā–ļ—Ä–ĺ–≤–Ķ–Ĺ–Ĺ—č—Ö –ĺ—ā–≤–Ķ—ā–ĺ–≤ –∑–į–Ņ–ĺ–Ľ–Ĺ–Ķ–Ĺ–ł–Ķ –≤–ĺ–Ņ—Ä–ĺ—Ā–Ĺ–ł–ļ–į –Ī—č–Ľ–ĺ –ł—Ā–ļ–Ľ—é—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –į–Ĺ–ĺ–Ĺ–ł–ľ–Ĺ—č–ľ, –ł –ĺ–Ĺ –Ĺ–Ķ —Ā–ĺ–ī–Ķ—Ä–∂–į–Ľ —Ä–į–∑–ī–Ķ–Ľ–ĺ–≤ –ĺ –Ņ–Ķ—Ä—Ā–ĺ–Ĺ–į–Ľ—Ć–Ĺ—č—Ö –ī–į–Ĺ–Ĺ—č—Ö –≤—Ä–į—á–į, –≤–ļ–Ľ—é—á–į—Ź –≤–ĺ–∑—Ä–į—Ā—ā, –Ņ–ĺ–Ľ, —Ā—ā–į–∂ —Ä–į–Ī–ĺ—ā—č –ł —ā.–ī.
–†–Ķ–∑—É–Ľ—Ć—ā–į—ā—č –ł –ł—Ö –ĺ–Ī—Ā—É–∂–ī–Ķ–Ĺ–ł–Ķ
–ė—Ā—Ö–ĺ–ī—Ź –ł–∑ –ĺ–Ņ–ł—Ā–į–Ĺ–Ĺ—č—Ö —Ä–į–Ĺ–Ķ–Ķ —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź—é—Č–ł—Ö –≤—Ä–į—á–Ķ–Ī–Ĺ–ĺ–Ļ –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł, –Ĺ–į–ľ–ł –Ī—č–Ľ–ł –Ņ—Ä–ĺ–į–Ĺ–į–Ľ–ł–∑–ł—Ä–ĺ–≤–į–Ĺ—č –≤—Ā–Ķ –ĺ—Ā–Ĺ–ĺ–≤–Ĺ—č–Ķ –≤–ĺ–∑–ľ–ĺ–∂–Ĺ—č–Ķ –Ķ–Ķ –Ņ—Ä–ł—á–ł–Ĺ—č. –ė–Ľ–Ľ—é—Ā—ā—Ä–į—Ü–ł–Ķ–Ļ –Ņ–Ķ—Ä–≤–ĺ–Ļ —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź—é—Č–Ķ–Ļ, ‚Äď –Ņ–Ķ—Ä–Ķ–ĺ—Ü–Ķ–Ĺ–ļ–ł —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ —É—Ā–Ņ–Ķ—Ö–į –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź, - —Ā–Ľ—É–∂–ł—ā —Ä–ł—Ā—É–Ĺ–ĺ–ļ 1. –Ě–į —Ä–ł—Ā—É–Ĺ–ļ–Ķ –Ņ–ĺ–ļ–į–∑–į–Ĺ–į –ī–ĺ–Ľ—Ź –≤—Ä–į—á–Ķ–Ļ, –ļ–ĺ—ā–ĺ—Ä—č–Ķ —É–ļ–į–∑–į–Ľ–ł —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É—é—Č–ł–Ļ –Ņ—Ä–ĺ—Ü–Ķ–Ĺ—ā –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –Ĺ–į—Ö–ĺ–ī—Ź—Č–ł—Ö—Ā—Ź —É –Ĺ–ł—Ö –Ņ–ĺ–ī –Ĺ–į–Ī–Ľ—é–ī–Ķ–Ĺ–ł–Ķ–ľ –ł, –Ņ–ĺ –ł—Ö –ľ–Ĺ–Ķ–Ĺ–ł—é, –ł–ľ–Ķ—é—Č–ł—Ö —Ü–Ķ–Ľ–Ķ–≤–ĺ–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –ź–Ē. –ö–į–ļ –≤–ł–ī–Ĺ–ĺ –ł–∑ –Ņ—Ä–Ķ–ī—Ā—ā–į–≤–Ľ–Ķ–Ĺ–Ĺ—č—Ö –ī–į–Ĺ–Ĺ—č—Ö, –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–ĺ –≤—Ä–į—á–Ķ–Ļ —Ā—á–ł—ā–į–Ľ–ĺ —Ā–≤–ĺ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ —É—Ā–Ņ–Ķ—ą–Ĺ—č–ľ —É 30-70% –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤. –ü—Ä–ł —ć—ā–ĺ–ľ —Ö–ĺ—Ä–ĺ—ą–ĺ –ł–∑–≤–Ķ—Ā—ā–Ĺ–ĺ, —á—ā–ĺ –≤ —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ–Ļ –Ņ—Ä–į–ļ—ā–ł–ļ–Ķ —Ü–Ķ–Ľ–Ķ–≤–ĺ–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –ź–Ē –ī–ĺ—Ā—ā–ł–≥–į–Ķ—ā—Ā—Ź –ľ–Ķ–Ĺ–Ķ–Ķ —á–Ķ–ľ —É –Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ—č –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –Ņ–ĺ–Ľ—É—á–į—é—Č–ł—Ö —Ä–Ķ–≥—É–Ľ—Ź—Ä–Ĺ—É—é —ā–Ķ—Ä–į–Ņ–ł—é –ł –Ņ—Ä–ł–ľ–Ķ—Ä–Ĺ–ĺ —É 20% —ā–Ķ—Ö, –ļ—ā–ĺ –∑–Ĺ–į–Ķ—ā –ĺ –Ĺ–į–Ľ–ł—á–ł–ł –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—Ź –ź–Ē [1]. –ü–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—č–Ķ –ī–į–Ĺ–Ĺ—č–Ķ —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤—É—é—ā –ĺ —ā–ĺ–ľ, —á—ā–ĺ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤—É –≤—Ä–į—á–Ķ–Ļ —Ā–≤–ĺ–Ļ—Ā—ā–≤–Ķ–Ĺ–Ĺ–į –Ņ–Ķ—Ä–Ķ–ĺ—Ü–Ķ–Ĺ–ļ–į —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –ź–ď, –ļ–ĺ—ā–ĺ—Ä–į—Ź –ľ–ĺ–∂–Ķ—ā –Ľ–Ķ–∂–į—ā—Ć –≤ –ĺ—Ā–Ĺ–ĺ–≤–Ķ –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł—Ź –ľ–ĺ—ā–ł–≤–į—Ü–ł–ł –ļ —Ā–ĺ–≤–Ķ—Ä—ą–Ķ–Ĺ–ł—é –ļ–į–ļ–ł—Ö-–Ľ–ł–Ī–ĺ –ī–Ķ–Ļ—Ā—ā–≤–ł–Ļ –Ĺ–į –ĺ—á–Ķ—Ä–Ķ–ī–Ĺ–ĺ–ľ –≤–ł–∑–ł—ā–Ķ, –Ĺ–į–Ņ—Ä–į–≤–Ľ–Ķ–Ĺ–Ĺ—č—Ö –Ĺ–į –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł—Ą–ł–ļ–į—Ü–ł—é –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź. –ě–ī–Ĺ–į–ļ–ĺ –ľ–Ĺ–ĺ–≥–ł–Ķ —Ā–Ņ–Ķ—Ü–ł–į–Ľ–ł—Ā—ā—č —Ā—á–ł—ā–į—é—ā, —á—ā–ĺ –Ņ—Ä–ł—á–ł–Ĺ—č –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –Ľ–Ķ–∂–į—ā –≤ –ĺ–Ī–Ľ–į—Ā—ā–ł –Ņ—Ā–ł—Ö–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ĺ–Ķ–≥–ĺ—ā–ĺ–≤–Ĺ–ĺ—Ā—ā–ł –į–ļ—ā–ł–≤–Ĺ–ĺ –Ľ–Ķ—á–ł—ā—Ć –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź, –Ņ—Ä–ĺ—ā–Ķ–ļ–į—é—Č–ł–Ķ –ľ–į–Ľ–ĺ—Ā–ł–ľ–Ņ—ā–ĺ–ľ–Ĺ–ĺ [3]. –Ē–į–Ĺ–Ĺ—č–Ķ –ī—Ä—É–≥–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ –Ņ–ĺ–ļ–į–∑–į–Ľ–ł —ā–į–ļ–∂–Ķ, —á—ā–ĺ —Ā—É–Ī—ä–Ķ–ļ—ā–ł–≤–Ĺ–ĺ –≤—Ä–į—á–ł –≤—Ā–Ķ–≥–ī–į –ĺ—ā–Ĺ–ĺ—Ā—Ź—ā—Ā—Ź –ļ —Ā–≤–ĺ–Ķ–Ļ –ī–Ķ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā–ł –Ī–ĺ–Ľ–Ķ–Ķ –Ľ–ĺ—Ź–Ľ—Ć–Ĺ–ĺ, –Ĺ–Ķ–∂–Ķ–Ľ–ł —ć—ā–ĺ –Ķ—Ā—ā—Ć –Ĺ–į —Ā–į–ľ–ĺ–ľ –ī–Ķ–Ľ–Ķ –ł –Ņ—Ä–Ķ—É–≤–Ķ–Ľ–ł—á–ł–≤–į—é—ā —É—Ā–Ņ–Ķ—ą–Ĺ–ĺ—Ā—ā—Ć —Ā–≤–ĺ–Ķ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –ł —Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł—Ź–ľ [7].
–†–ł—Ā—É–Ĺ–ĺ–ļ 1. –°–į–ľ–ĺ–ĺ—Ü–Ķ–Ĺ–ļ–į —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –≤—Ä–į—á–į–ľ–ł (–ī–ĺ–Ľ—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –ļ–ĺ—ā–ĺ—Ä–į—Ź –Ņ–ĺ –ľ–Ĺ–Ķ–Ĺ–ł—é –≤—Ä–į—á–į —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ –ī–ĺ—Ā—ā–ł–≥–į–Ķ—ā —Ü–Ķ–Ľ–Ķ–≤—č—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ –ź–Ē)
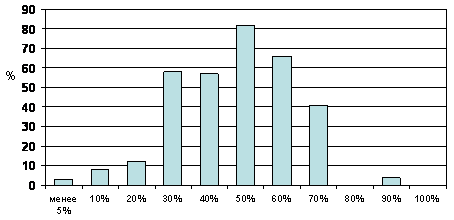
–¶–Ķ–Ľ—č–Ļ —Ä—Ź–ī –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–ł—Ö –ī–į–Ĺ–Ĺ—č—Ö –≤ –Ī–ĺ–Ľ—Ć—ą–Ķ–Ļ –ľ–Ķ—Ä–Ķ –ł–Ľ–Ľ—é—Ā—ā—Ä–ł—Ä—É–Ķ—ā –≤—ā–ĺ—Ä—É—é –Ņ—Ä–ł—á–ł–Ĺ—É –≤ —Ā—ā—Ä—É–ļ—ā—É—Ä–Ķ –≤—Ä–į—á–Ķ–Ī–Ĺ–ĺ–Ļ –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł, –į –ł–ľ–Ķ–Ĺ–Ĺ–ĺ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ —Ä–į–∑–Ľ–ł—á–Ĺ—č—Ö –Ņ—Ä–Ķ–ī–Ľ–ĺ–≥–ĺ–≤ –ī–Ľ—Ź –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł—Ź –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ļ –≤ —ā–Ķ—Ä–į–Ņ–ł–ł. –Ę–ĺ–≥–ī–į –ļ–į–ļ 100% –≤—Ä–į—á–Ķ–Ļ –∑–Ĺ–į–Ľ–ł —Ü–Ķ–Ľ–Ķ–≤—č–Ķ —É—Ä–ĺ–≤–Ĺ–ł –ź–Ē, —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī—É–Ķ–ľ—č–Ķ –ī–Ľ—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –ź–ď, 51% –ł–∑ –Ĺ–ł—Ö –Ī—č–Ľ–ł —É–≤–Ķ—Ä–Ķ–Ĺ—č –≤ —ā–ĺ–ľ, —á—ā–ĺ —É –Ņ–ĺ–∂–ł–Ľ—č—Ö –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł–Ķ –ź–Ē —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –∑–į–ļ–ĺ–Ĺ–ĺ–ľ–Ķ—Ä–Ĺ—č–ľ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–ľ —Ā—ā–į—Ä–Ķ–Ĺ–ł—Ź –ł 80% (261) –Ĺ–Ķ –Ī—č–Ľ–ł –≥–ĺ—ā–ĺ–≤—č (—Ā—á–ł—ā–į–Ľ–ł –ĺ–Ņ–į—Ā–Ĺ—č–ľ) –ī–ĺ–Ī–ł–≤–į—ā—Ć—Ā—Ź —Ü–Ķ–Ľ–Ķ–≤—č—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ –ź–Ē —É –Ī–ĺ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –Ņ–ĺ–∂–ł–Ľ–ĺ–≥–ĺ –≤–ĺ–∑—Ä–į—Ā—ā–į. –Ď–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–ĺ –ł–∑ —ć—ā–ł—Ö –≤—Ä–į—á–Ķ–Ļ –ĺ—ā–≤–Ķ—ā–ł–Ľ–ł –ĺ—ā—Ä–ł—Ü–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ –ł –Ĺ–į –≤–ĺ–Ņ—Ä–ĺ—Ā –ĺ –≥–ĺ—ā–ĺ–≤–Ĺ–ĺ—Ā—ā–ł –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł—Ą–ł—Ü–ł—Ä–ĺ–≤–į—ā—Ć –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ņ—Ä–ł —É—Ä–ĺ–≤–Ĺ–Ķ –ź–Ē 160/70 –ľ–ľ —Ä—ā.—Ā—ā. (58%, 193 —á–Ķ–Ľ–ĺ–≤–Ķ–ļ–į –ĺ—ā –ĺ–Ī—Č–Ķ–≥–ĺ —á–ł—Ā–Ľ–į –ĺ–Ņ—Ä–ĺ—ą–Ķ–Ĺ–Ĺ—č—Ö). –ü—Ä–ł—á–ł–Ĺ–ĺ–Ļ –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł—Ź –∂–Ķ–Ľ–į–Ĺ–ł—Ź —É—Ā–ł–Ľ–ł–≤–į—ā—Ć —ā–Ķ—Ä–į–Ņ–ł—é –≤ –ī–į–Ĺ–Ĺ–ĺ–ľ —Ā–Ľ—É—á–į–Ķ —ā–į–ļ–∂–Ķ —Ā–Ľ—É–∂–ł—ā —Ā—ā—Ä–į—Ö –Ņ–Ķ—Ä–Ķ–ī –ł–∑–Ī—č—ā–ĺ—á–Ĺ—č–ľ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ–ľ –ź–Ē.
–Ē—Ä—É–≥–ĺ–Ļ –≤–Ķ–ī—É—Č–Ķ–Ļ –Ņ—Ä–ł—á–ł–Ĺ–ĺ–Ļ –Ĺ–Ķ–≥–ĺ—ā–ĺ–≤–Ĺ–ĺ—Ā—ā–ł –ļ –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł—Ą–ł–ļ–į—Ü–ł–ł –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ņ—Ä–ł –Ĺ–į–Ľ–ł—á–ł–ł —ā–į–ļ–ĺ–Ļ –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā–ł –Ī—č–Ľ–į –Ī–ĺ—Ź–∑–Ĺ—Ć –Ņ–ĺ–Ľ–ł–Ņ—Ä–į–≥–ľ–į–∑–ł–ł. 64% –≤—Ä–į—á–Ķ–Ļ (n=210) –ĺ—ā–≤–Ķ—ā–ł–Ľ–ł, —á—ā–ĺ —Ā—ā—Ä–į—Ö –Ņ–Ķ—Ä–Ķ–ī –Ī–ĺ–Ľ—Ć—ą–ł–ľ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ–ľ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ –ĺ–≥—Ä–į–Ĺ–ł—á–ł–≤–į–Ķ—ā –ł—Ö –∂–Ķ–Ľ–į–Ĺ–ł–Ķ —É—Ā–ł–Ľ–ł—ā—Ć —ā–Ķ—Ä–į–Ņ–ł–ł—é, –ł 78% (258 –≤—Ä–į—á–Ķ–Ļ) —É–ļ–į–∑–į–Ľ–ł, —á—ā–ĺ –Ĺ–Ķ –Ĺ–į–∑–Ĺ–į—á–į—ā 4-–Ļ –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ—č–Ļ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā –Ī–ĺ–Ľ—Ć–Ĺ–ĺ–ľ—É —Ā —Ā–į—Ö–į—Ä–Ĺ—č–ľ –ī–ł–į–Ī–Ķ—ā–ĺ–ľ —Ā —É—Ä–ĺ–≤–Ĺ–Ķ–ľ –ź–Ē 146/90 –ľ–ľ —Ä—ā.—Ā—ā. –ü–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—č–Ķ –ī–į–Ĺ–Ĺ—č–Ķ –≤ —Ü–Ķ–Ľ–ĺ–ľ —Ā—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –Ĺ–Ķ –ĺ—ā–Ľ–ł—á–į—é—ā—Ā—Ź –ĺ—ā –ī–Ķ–Ļ—Ā—ā–≤–ł–Ļ –≤—Ä–į—á–Ķ–Ļ –ī—Ä—É–≥–ł—Ö —Ā—ā—Ä–į–Ĺ. –Ę–į–ļ, –≤ 2002 –≥–ĺ–ī—É –≤ –ö–ĺ—Ä–Ĺ–Ķ–Ľ—Ć—Ā–ļ–ĺ–ľ —É–Ĺ–ł–≤–Ķ—Ä—Ā–ł—ā–Ķ—ā–Ķ –Ě—Ć—é-–ô–ĺ—Ä–ļ–į –Ī—č–Ľ –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ –į–Ĺ–į–Ľ–ł–∑ 270 –∑–į–Ņ–ł—Ā–Ķ–Ļ –≤ –ł—Ā—ā–ĺ—Ä–ł–ł –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł –ł –Ņ–ĺ–ļ–į–∑–į–Ĺ–ĺ, —á—ā–ĺ –≤ 93% —Ā–Ľ—É—á–į–Ķ–≤ –Ĺ–į –≤–ł–∑–ł—ā–Ķ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –°–ź–Ē —É –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –Ī—č–Ľ –Ī–ĺ–Ľ–Ķ–Ķ 140 –ľ–ľ —Ä—ā.—Ā—ā., –į —É 35% - –Ī–ĺ–Ľ–Ķ–Ķ 150 –ľ–ľ —Ä—ā.—Ā—ā. [8]. –ü—Ä–ł —ć—ā–ĺ–ľ –Ĺ–į–ł–Ī–ĺ–Ľ–Ķ–Ķ —á–į—Ā—ā—č–Ķ –Ņ—Ä–ł—á–ł–Ĺ—č –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł—Ź –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ļ –≤ —ā–Ķ—Ä–į–Ņ–ł–ł –Ī—č–Ľ–ł ¬ę–Ņ—Ä–ł–Ķ–ľ–Ľ–Ķ–ľ–ĺ–Ķ¬Ľ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ –ź–Ē, –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ–Ķ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ –ī–ł–į—Ā—ā–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ź–Ē (—ā–ĺ –Ķ—Ā—ā—Ć –Ņ—Ä–Ķ–Ĺ–Ķ–Ī—Ä–Ķ–∂–Ķ–Ĺ–ł–Ķ —Ā–ł—Ā—ā–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ł–ľ), –į —ā–į–ļ–∂–Ķ —Ā—É–Ī—ä–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–Ķ –ľ–Ĺ–Ķ–Ĺ–ł–Ķ –ĺ —ā–ĺ–ľ, —á—ā–ĺ —É –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į –ł–ľ–Ķ–Ķ—ā—Ā—Ź –Ľ–ł—ą—Ć –Ņ–ĺ–≥—Ä–į–Ĺ–ł—á–Ĺ–į—Ź –ź–ď, –Ĺ–Ķ —ā—Ä–Ķ–Ī—É—é—Č–į—Ź –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź.
–ē—Ā–Ľ–ł –ĺ–Ī—Ä–į—ā–ł—ā—Ć—Ā—Ź –ļ –ī–į–Ĺ–Ĺ—č–ľ –∑–Ĺ–į–ľ–Ķ–Ĺ–ł—ā–ĺ–≥–ĺ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –í–Ķ—ā–Ķ—Ä–į–Ĺ–ĺ–≤, —ā–ĺ –Ĺ–į–Ī–Ľ—é–ī–Ķ–Ĺ–ł–Ķ –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ –ī–≤—É—Ö –Ľ–Ķ—ā, –Ņ—Ä–ł –ļ–ĺ—ā–ĺ—Ä–ĺ–ľ –Ī—č–Ľ–ĺ –ĺ—Ā—É—Č–Ķ—Ā—ā–≤–Ľ–Ķ–Ĺ–ĺ –≤ —Ā—Ä–Ķ–ī–Ĺ–Ķ–ľ 6 –≤–ł–∑–ł—ā–ĺ–≤ –≤ –≥–ĺ–ī –Ņ–ĺ –Ņ–ĺ–≤–ĺ–ī—É –ź–ď, –Ņ–ĺ–ļ–į–∑–į–Ľ–ĺ, —á—ā–ĺ 40% –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –Ĺ–į –≤–ł–∑–ł—ā–Ķ –ł–ľ–Ķ–Ľ–ĺ –ź–Ē –Ī–ĺ–Ľ–Ķ–Ķ 160/90 –ľ–ľ —Ä—ā.—Ā—ā., —ā–ĺ–≥–ī–į –ļ–į–ļ –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł—Ą–ł–ļ–į—Ü–ł—Ź –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ņ—Ä–ĺ–≤–ĺ–ī–ł–Ľ–į—Ā—Ć –Ľ–ł—ą—Ć –≤ 6,7% —Ā–Ľ—É—á–į–Ķ–≤ [9]. –Ě–Ķ–ī–ĺ–ĺ—Ü–Ķ–Ĺ–ļ–į –≤–į–∂–Ĺ–ĺ—Ā—ā–ł —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł—Ź —Ā–ł—Ā—ā–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ź–Ē, –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ —É –Ņ–ĺ–∂–ł–Ľ—č—Ö —ā–į–ļ–∂–Ķ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź —ā–į–ļ–∂–Ķ —ā–ł–Ņ–ł—á–Ĺ–ĺ–Ļ —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź—é—Č–Ķ–Ļ –≤—Ä–į—á–Ķ–Ī–Ĺ–ĺ–Ļ –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł. –í –°–®–ź –Ņ—Ä–ł –į–Ĺ–ļ–Ķ—ā–ł—Ä–ĺ–≤–į–Ĺ–ł–ł –≤—Ä–į—á–Ķ–Ļ 70% –ĺ—ā–≤–Ķ—ā–ł–Ľ–ł ¬ę–Ĺ–Ķ—ā¬Ľ –Ĺ–į –≤–ĺ–Ņ—Ä–ĺ—Ā –ĺ —ā–ĺ–ľ, –Ĺ–į–∑–Ĺ–į—á–į–Ľ–ł –Ī—č –ĺ–Ĺ–ł –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –Ņ–į—Ü–ł–Ķ–Ĺ—ā—É 70 –Ľ–Ķ—ā —Ā —É—Ä–ĺ–≤–Ĺ–Ķ–ľ –°–ź–Ē 148 –ľ–ľ —Ä—ā.—Ā—ā. [10]. –†–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–į—Ź –Ņ—Ä–ĺ–≥—Ä–į–ľ–ľ–į –ź–†–ď–£–° —Ä–į–Ĺ–Ķ–Ķ –Ņ–ĺ–ļ–į–∑–į–Ľ–į —ā–į–ļ–∂–Ķ –Ĺ–Ķ—É—ā–Ķ—ą–ł—ā–Ķ–Ľ—Ć–Ĺ—č–Ķ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č, –≤—č—Ź–≤–ł–≤, —á—ā–ĺ, –Ĺ–Ķ—Ā–ľ–ĺ—ā—Ä—Ź –Ĺ–į –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–Ķ –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł—Ź —Ü–Ķ–Ľ–Ķ–≤—č—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ –ź–Ē, –Ľ–ł—ą—Ć –≤ –ļ–į–∂–ī–ĺ–ľ –Ņ—Ź—ā–ĺ–ľ —Ā–Ľ—É—á–į–Ķ –Ņ—Ä–ĺ–≤–ĺ–ī–ł—ā—Ā—Ź –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł—Ą–ł–ļ–į—Ü–ł—Ź –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź [11]. –í —Ä—Ź–ī–Ķ –ī—Ä—É–≥–ł—Ö —Ä–į–Ī–ĺ—ā –Ņ–ĺ–ļ–į–∑–į–Ĺ–ĺ, —á—ā–ĺ –≤ –Ņ—Ä–Ķ–ī–Ķ–Ľ–į—Ö —É–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—Ź —Ā–ł—Ā—ā–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ź–Ē –ļ –ī–ĺ–Ľ–∂–Ĺ–ĺ–Ļ –ľ–ĺ–ī–ł—Ą–ł–ļ–į—Ü–ł–ł –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź —Ā–ļ–Ľ–ĺ–Ĺ–Ĺ–ĺ –ľ–Ķ–Ĺ—Ć—ą–ł–Ĺ—Ā—ā–≤–ĺ –≤—Ä–į—á–Ķ–Ļ, —á—ā–ĺ –ĺ—ā—Ä–į–∂–į–Ķ—ā –≤—Ä–į—á–Ķ–Ī–Ĺ—É—é –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć [12].
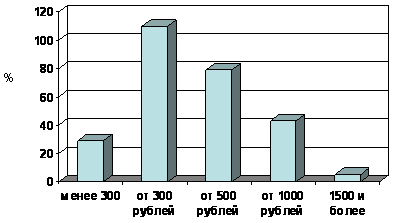
–Ě–Ķ —Ā–Ľ–Ķ–ī—É–Ķ—ā –ī—É–ľ–į—ā—Ć, —á—ā–ĺ —Ā—ā–ĺ–ł–ľ–ĺ—Ā—ā—Ć —ā–Ķ—Ä–į–Ņ–ł–ł, —ā–ĺ –Ķ—Ā—ā—Ć –Ī–ĺ—Ź–∑–Ĺ—Ć –Ĺ–į–∑–Ĺ–į—á–ł—ā—Ć –ī–ĺ—Ä–ĺ–≥–ĺ—Ā—ā–ĺ—Ź—Č–Ķ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ, —Ā—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ—Ź–Ķ—ā –ī–Ķ–Ļ—Ā—ā–≤–ł–Ķ –≤—Ä–į—á–Ķ–Ļ –≤ —ć—ā–ĺ–ľ –į—Ā–Ņ–Ķ–ļ—ā–Ķ. –°—É—Č–Ķ—Ā—ā–≤—É–Ķ—ā –Ĺ–Ķ–ľ–į–Ľ–ĺ –ī–į–Ĺ–Ĺ—č—Ö, —á—ā–ĺ –ī–į–∂–Ķ –Ņ—Ä–ł –Ī–Ķ—Ā–Ņ–Ľ–į—ā–Ĺ–ĺ–ľ –ĺ–Ī–Ķ—Ā–Ņ–Ķ—á–Ķ–Ĺ–ł–ł –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł –Ņ—Ä–ĺ–Ī–Ľ–Ķ–ľ–į –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –≤—Ä–į—á–Ķ–Ļ –ĺ—Ā—ā–į–Ķ—ā—Ā—Ź –į–ļ—ā—É–į–Ľ—Ć–Ĺ–ĺ–Ļ [13]. –ü—Ä–ł —ć—ā–ĺ–ľ –ĺ–Ĺ–ł —á–į—Ā—ā–ĺ –Ņ—Ä–Ķ—É–≤–Ķ–Ľ–ł—á–ł–≤–į—é—ā –ĺ–Ņ–į—Ā–Ķ–Ĺ–ł—Ź –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –≤ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł–ł –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź, —Ā—á–ł—ā–į—Ź, —á—ā–ĺ —ā–ĺ—ā –ł–Ľ–ł –ł–Ĺ–ĺ–Ļ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā –Ĺ–Ķ –Ī—É–ī—É—ā –Ņ—Ä–ł–Ĺ–ł–ľ–į—ā—Ć—Ā—Ź –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–ľ, –Ĺ–Ķ –Ņ—č—ā–į—Ź—Ā—Ć —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ –≤—č—Ź—Ā–Ĺ–ł—ā—Ć –Ĺ–į—Ā—ā—Ä–ĺ–Ļ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į. –ė, –Ĺ–į–ļ–ĺ–Ĺ–Ķ—Ü, –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–Ķ –Ľ–ł—á–Ĺ–ĺ–Ļ —É–≤–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –≤ —ā–ĺ–ľ, —á—ā–ĺ –Ĺ–Ķ–∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ķ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł–Ķ –ź–Ē, –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ —Ā–ł—Ā—ā–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ, –ĺ —á–Ķ–ľ —É–∂–Ķ —Ā–ļ–į–∑–į–Ĺ–ĺ —Ä–į–Ĺ–Ķ–Ķ, —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ —É–≤–Ķ–Ľ–ł—á–ł–≤–į–Ķ—ā —Ä–ł—Ā–ļ –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ, —Ā—ā–į–Ĺ–ĺ–≤–ł—ā—Ā—Ź –Ņ—Ä–ł—á–ł–Ĺ–ĺ–Ļ –Ņ–į—Ā—Ā–ł–≤–Ĺ–ĺ–≥–ĺ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł—Ź –ļ —ć—ā–ł–ľ –Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ł–ľ –ľ–ł–Ľ–Ľ–ł–ľ–Ķ—ā—Ä–į–ľ —Ä—ā—É—ā–Ĺ–ĺ–≥–ĺ —Ā—ā–ĺ–Ľ–Ī–į. –í –Ĺ–į—ą–Ķ–ľ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–ł —ć–ļ–ĺ–Ĺ–ĺ–ľ–ł—á–Ķ—Ā–ļ–į—Ź —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź—é—Č–į—Ź –ĺ–ļ–į–∑–į–Ľ–į—Ā—Ć –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ —Ā—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–Ļ, –Ņ–ĺ—Ā–ļ–ĺ–Ľ—Ć–ļ—É –Ī–ĺ–Ľ—Ć—ą–į—Ź –ī–ĺ–Ľ—Ź –≤—Ä–į—á–Ķ–Ļ —Ā—á–ł—ā–į–Ľ–į —Ā—ā–ĺ–ł–ľ–ĺ—Ā—ā—Ć —ā–Ķ—Ä–į–Ņ–ł–ł –≤ 300-500 —Ä—É–Ī–Ľ–Ķ–Ļ –≤ –ľ–Ķ—Ā—Ź—Ü –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ –Ī–ĺ–Ľ—Ć—ą–ĺ–Ļ, —á—ā–ĺ–Ī—č —Ā—á–ł—ā–į—ā—Ć –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ—č–ľ —Ā–ĺ–≥–Ľ–į—Ā–ĺ–≤—č–≤–į—ā—Ć –Ķ–Ķ –≤ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–ľ (—Ä–ł—Ā. 3). –≠—ā–ĺ –ľ–ĺ–∂–Ķ—ā –Ņ—Ä–ł–≤–ĺ–ī–ł—ā—Ć –ļ —ā–ĺ–ľ—É, —á—ā–ĺ —ā—Ä–Ķ—ā–ł–Ļ, —á–Ķ—ā–≤–Ķ—Ä—ā—č–Ļ –ł –ī–į–Ľ–Ķ–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā—č –Ī—É–ī—É—ā –Ĺ–į–∑–Ĺ–į—á–į—ā—Ć—Ā—Ź –≤—Ä–į—á–į–ľ–ł –ľ–Ķ–Ĺ–Ķ–Ķ –ĺ—Ö–ĺ—ā–Ĺ–ĺ –≤ —Ā–≤—Ź–∑–ł —Ā –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł–Ķ–ľ —Ā—ā–ĺ–ł–ľ–ĺ—Ā—ā–ł –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź. 83% –≤—Ä–į—á–Ķ–Ļ —Ā–ĺ–ĺ–Ī—Č–ł–Ľ–ł, —á—ā–ĺ —É—á–ł—ā—č–≤–į—é—ā —Ā—ā–ĺ–ł–ľ–ĺ—Ā—ā—Ć –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ņ—Ä–ł –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–ł–ł –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł, —á—ā–ĺ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ľ–ĺ–≥–ł—á–Ĺ—č–ľ –ł –≥—Ä–į–ľ–ĺ—ā–Ĺ—č–ľ –Ņ–ĺ–ī—Ö–ĺ–ī–ĺ–ľ, –Ĺ–ĺ, –ļ —Ā–ĺ–∂–į–Ľ–Ķ–Ĺ–ł—é, –Ĺ–Ķ —Ā–Ņ–ĺ—Ā–ĺ–Ī—Ā—ā–≤—É–Ķ—ā –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—é —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł —ā–Ķ—Ä–į–Ņ–ł–ł.
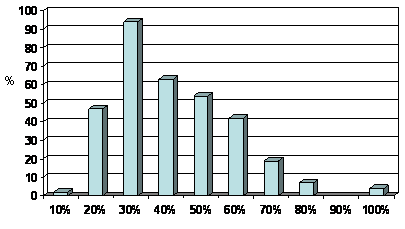
–†–ł—Ā—É–Ĺ–ĺ–ļ 2. –ú–Ĺ–Ķ–Ĺ–ł–Ķ –≤—Ä–į—á–Ķ–Ļ –ĺ —Ä–į—Ā–Ņ—Ä–ĺ—Ā—ā—Ä–į–Ĺ–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł —Ä–Ķ–∑–ł—Ā—ā–Ķ–Ĺ—ā–Ĺ–ĺ–Ļ –ź–ď (3 –ł –Ī–ĺ–Ľ–Ķ–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤)
–†–ł—Ā—É–Ĺ–ĺ–ļ 3. –°—ā–ĺ–ł–ľ–ĺ—Ā—ā—Ć –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź, –ļ–ĺ—ā–ĺ—Ä—É—é –≤—Ä–į—á —Ā—á–ł—ā–į–Ķ—ā –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ –Ī–ĺ–Ľ—Ć—ą–ĺ–Ļ, —á—ā–ĺ–Ī—č —Ā–ĺ–≥–Ľ–į—Ā–ĺ–≤—č–≤–į—ā—Ć –Ķ–Ķ —Ā –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–ľ, –Ņ—Ä–Ķ–∂–ī–Ķ —á–Ķ–ľ –Ĺ–į–∑–Ĺ–į—á–ł—ā—Ć —ā–Ķ—Ä–į–Ņ–ł—é
–ē—Č–Ķ –ĺ–ī–Ĺ–ĺ–Ļ –Ņ—Ä–ł—á–ł–Ĺ–ĺ–Ļ, –ļ–ĺ—ā–ĺ—Ä–į—Ź –Ņ—Ä–Ķ–ī—Ā—ā–į–≤–Ľ—Ź–Ķ—ā—Ā—Ź –≤—Ä–į—á–į–ľ –≤–į–∂–Ĺ–ĺ–Ļ –ł –ĺ–Ī—ä—Ź—Ā–Ĺ—Ź–Ķ—ā –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–Ķ —É—Ā–ł–Ľ–ł–Ļ –Ņ–ĺ –ľ–ĺ–ī–ł—Ą–ł–ļ–į—Ü–ł–ł –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź, —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –≤–Ķ—Ä–į –≤ –Ī–ĺ–Ľ—Ć—ą—É—é —Ä–į—Ā–Ņ—Ä–ĺ—Ā—ā—Ä–į–Ĺ–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć —Ä–Ķ–∑–ł—Ā—ā–Ķ–Ĺ—ā–Ĺ–ĺ–Ļ –ź–ď. –Ē–į–Ĺ–Ĺ—č–Ķ –Ľ–ł—ā–Ķ—Ä–į—ā—É—Ä—č —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤—É—é—ā –ĺ —ā–ĺ–ľ, —á—ā–ĺ –Ľ–ł—ą—Ć 10-15% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ĺ—ā –ĺ–Ī—Č–Ķ–≥–ĺ —á–ł—Ā–Ľ–į –Ĺ—É–∂–ī–į—é—ā—Ā—Ź –≤ —ā–Ķ—Ä–į–Ņ–ł–ł –Ī–ĺ–Ľ–Ķ–Ķ —á–Ķ–ľ —ā—Ä–Ķ–ľ—Ź –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł –ł –ľ–ĺ–≥—É—ā –Ī—č—ā—Ć –ĺ—ā–Ĺ–Ķ—Ā–Ķ–Ĺ—č –ļ —Ä–Ķ–∑–ł—Ā—ā–Ķ–Ĺ—ā–Ĺ—č–ľ [14]. –ě–ī–Ĺ–į–ļ–ĺ –ĺ–Ņ—Ä–ĺ—ą–Ķ–Ĺ–Ĺ—č–Ķ –≤—Ä–į—á–ł (—Ä–ł—Ā. 2) —Ā—á–ł—ā–į–Ľ–ł, —á—ā–ĺ —Ä–į—Ā–Ņ—Ä–ĺ—Ā—ā—Ä–į–Ĺ–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć —ć—ā–ĺ–≥–ĺ —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł—Ź –ļ—Ä–į–Ļ–Ĺ–Ķ –≤–Ķ–Ľ–ł–ļ–į (–ĺ—ā 20 –ī–ĺ 70%). –≠—ā–ĺ, —Ā–ļ–ĺ—Ä–Ķ–Ķ –≤—Ā–Ķ–≥–ĺ, –ĺ—ā—Ä–į–∂–į–Ķ—ā —ā–į–ļ –Ĺ–į–∑—č–≤–į–Ķ–ľ—č–Ļ —ć—Ą—Ą–Ķ–ļ—ā ¬ę—ā–Ķ–Ľ–Ķ—Ā–ļ–ĺ–Ņ–į¬Ľ, —ā–į–ļ –ļ–į–ļ –≤—Ä–į—á–ł –≤ –Ī–ĺ–Ľ—Ć—ą–Ķ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł —Ą–ł–ļ—Ā–ł—Ä—É—é—ā –≤–Ĺ–ł–ľ–į–Ĺ–ł–Ķ –Ĺ–į —ā–Ķ—Ö –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, —É –ļ–ĺ—ā–ĺ—Ä—č—Ö –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –Ĺ–Ķ—É—Ā–Ņ–Ķ—ą–Ĺ–ĺ, –ļ–ĺ—ā–ĺ—Ä—č–Ķ —á–į—Ā—ā–ĺ –Ņ—Ä–ł—Ö–ĺ–ī—Ź—ā –Ĺ–į –≤–ł–∑–ł—ā –ł –Ĺ–Ķ —É–ī–ĺ–≤–Ľ–Ķ—ā–≤–ĺ—Ä–Ķ–Ĺ—č —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–į–ľ–ł –Ņ–ĺ–ľ–ĺ—Č–ł. –í —ā–į–ļ–ĺ–Ļ —Ā–ł—ā—É–į—Ü–ł–ł —É –≤—Ä–į—á–į –ľ–ĺ–∂–Ķ—ā —Ä–į–∑–≤–ł–≤–į—ā—Ć—Ā—Ź –≤–Ņ–Ķ—á–į—ā–Ľ–Ķ–Ĺ–ł–Ķ –ĺ –Ī–ĺ–Ľ—Ć—ą–ĺ–Ļ –ī–ĺ–Ľ–ł –Ľ–ł—Ü, —É –ļ–ĺ—ā–ĺ—Ä—č—Ö –ź–Ē –Ĺ–Ķ –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć –≤ –ī–ĺ–Ľ–∂–Ĺ–ĺ –ľ–Ķ—Ä–Ķ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ĺ –≤ –Ņ—Ä–ł–Ĺ—Ü–ł–Ņ–Ķ, –ł –Ņ—Ä–ł–≤–ĺ–ī–ł—ā—Ć —ā–į–ļ–∂–Ķ –ļ –∑–į–ļ—Ä–Ķ–Ņ–Ľ–Ķ–Ĺ–ł—é –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł, —ā.–Ķ. –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł—é –ļ–į–ļ–ł—Ö-–Ľ–ł–Ī–ĺ –ī–Ķ–Ļ—Ā—ā–≤–ł–Ļ, –Ĺ–į–Ņ—Ä–į–≤–Ľ–Ķ–Ĺ–Ĺ—č—Ö –Ĺ–į –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł–Ķ —Ü–Ķ–Ľ–Ķ–≤–ĺ–≥–ĺ –ź–Ē.
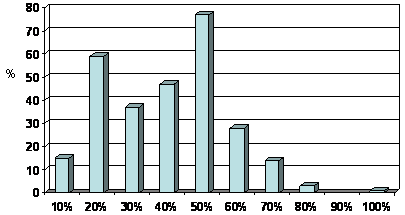
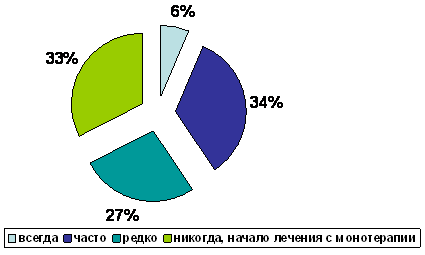
–°–Ľ–Ķ–ī—É—é—Č–ł–ľ –≤–į–∂–Ĺ—č–ľ –Ņ–ĺ–ī—Ö–ĺ–ī–ĺ–ľ –ļ –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł—é –ľ–ĺ–ī–ł—Ą–ł–ļ–į—Ü–ł–ł –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –ł –ĺ—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ —Ā–Ņ–ĺ–ļ–ĺ–Ļ–Ĺ–ĺ–ľ—É –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł—é –ļ –Ĺ–Ķ–ī–ĺ—Ā—ā–ł–≥–Ĺ—É—ā–ĺ–ľ—É —Ü–Ķ–Ľ–Ķ–≤–ĺ–ľ—É –ź–Ē –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć –ł–∑–Ī—č—ā–ĺ—á–Ĺ–ĺ–Ķ –≤–Ĺ–ł–ľ–į–Ĺ–ł–Ķ –≤—Ä–į—á–Ķ–Ļ –ļ –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź–ľ –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é —Ā–ĺ —Ā—ā–ĺ—Ä–ĺ–Ĺ—č –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤. –í –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ķ –≥–ĺ–ī—č –Ņ—Ä–ĺ–Ī–Ľ–Ķ–ľ–į –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł —Ā—ā–į–Ľ–į –ĺ—á–Ķ–Ĺ—Ć —á–į—Ā—ā–ĺ –ĺ—Ā—É–∂–ī–į—ā—Ć—Ā—Ź –≤ –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ĺ–Ļ –Ľ–ł—ā–Ķ—Ä–į—ā—É—Ä–Ķ –ł –Ĺ–į –ĺ–Ī—Ä–į–∑–ĺ–≤–į—ā–Ķ–Ľ—Ć–Ĺ—č—Ö –ľ–Ķ—Ä–ĺ–Ņ—Ä–ł—Ź—ā–ł—Ź—Ö –ī–Ľ—Ź –≤—Ä–į—á–Ķ–Ļ. –ě—ā–ľ–Ķ—ā–ł–ľ, —á—ā–ĺ 100% –≤—Ä–į—á–Ķ–Ļ –ĺ—ā–≤–Ķ—ā–ł–Ľ–ł, —á—ā–ĺ –ĺ—Ü–Ķ–Ĺ–ł–≤–į—é—ā –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ļ –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł —É —Ā–≤–ĺ–ł—Ö –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤, —á—ā–ĺ –ĺ—ā—Ä–į–∂–į–Ķ—ā –ł—Ö —Ö–ĺ—Ä–ĺ—ą—É—é –ł–Ĺ—Ą–ĺ—Ä–ľ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ĺ –≤–į–∂–Ĺ–ĺ—Ā—ā–ł —ć—ā–ĺ–≥–ĺ —Ą–į–ļ—ā–ĺ—Ä–į, –ļ–į–ļ –Ņ—Ä–ł—á–ł–Ĺ—č –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ–≥–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł—Ź –ź–Ē. –≠—ā–ĺ —ā–į–ļ–∂–Ķ –≥–ĺ–≤–ĺ—Ä–ł—ā –ļ–ĺ—Ā–≤–Ķ–Ĺ–Ĺ–ĺ –ĺ —Ā—ā—Ä–Ķ–ľ–Ľ–Ķ–Ĺ–ł–ł –≤—Ä–į—á–Ķ–Ļ –ĺ—Ü–Ķ–Ĺ–ł—ā—Ć –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ł –ĺ–Ī–Ķ—Ā–Ņ–Ķ—á–ł—ā—Ć –Ķ–Ķ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł–Ķ. –ě–ī–Ĺ–į–ļ–ĺ –ļ–ĺ–≥–ī–į –≤—Ä–į—á–ł –ĺ—ā–≤–Ķ—á–į–Ľ–ł –Ĺ–į –≤–ĺ–Ņ—Ä–ĺ—Ā, –ĺ —ā–ĺ–ľ, –ļ–į–ļ —á–į—Ā—ā–ĺ, –Ņ–ĺ –ł—Ö –ľ–Ĺ–Ķ–Ĺ–ł—é, –Ņ–Ľ–ĺ—Ö–į—Ź –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é –ĺ—ā–≤–Ķ—ā—Ā—ā–≤–Ķ–Ĺ–Ĺ–į –∑–į –Ĺ–Ķ—É—Ā–Ņ–Ķ—Ö –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –≤ –ł—Ö –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ĺ–Ļ –ī–Ķ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā–ł, —ā–ĺ –Ĺ–į–∑–≤–į–Ĺ–Ĺ—č–Ķ –ī–ĺ–Ľ–ł –ĺ–ļ–į–∑–į–Ľ–ł—Ā—Ć –ĺ—á–Ķ–Ĺ—Ć –≤—č—Ā–ĺ–ļ–ł–ľ–ł (—Ä–ł—Ā. 4), –į –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č–Ķ —Ä–Ķ—Ā–Ņ–ĺ–Ĺ–ī–Ķ–Ĺ—ā—č –ĺ—ā–ľ–Ķ—á–į–Ľ–ł, —á—ā–ĺ —Ā—á–ł—ā–į—é—ā 100% –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –Ĺ–Ķ–Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ—č–ľ–ł –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é. –Ě–į —Ā–į–ľ–ĺ–ľ –ī–Ķ–Ľ–Ķ –ī–į–Ĺ–Ĺ—č–Ķ –Ľ–ł—ā–Ķ—Ä–į—ā—É—Ä—č —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤—É—é—ā –ĺ —ā–ĺ–ľ, —á—ā–ĺ –Ņ–Ľ–ĺ—Ö–į—Ź –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –≤—Ā—ā—Ä–Ķ—á–į–Ķ—ā—Ā—Ź –Ĺ–Ķ –Ī–ĺ–Ľ–Ķ–Ķ —á–Ķ–ľ —É –Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ—č –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –ł —á–į—Ā—ā–ĺ –Ņ–Ķ—Ä–Ķ–ĺ—Ü–Ķ–Ĺ–ł–≤–į–Ķ—ā—Ā—Ź –≤—Ä–į—á–į–ľ–ł [15]. –ü–ĺ–ļ–į–∑–į–Ĺ–ĺ, —á—ā–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č–Ķ —Ā —Ā–ĺ—Ö—Ä–į–Ĺ—Ź—é—Č–ł–ľ—Ā—Ź –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł–Ķ–ľ –ź–Ē –ł –ī–į–∂–Ķ –Ņ—Ä–ł —Ö–ĺ—Ä–ĺ—ą–Ķ–ľ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź, –ļ–į–ļ –Ņ—Ä–į–≤–ł–Ľ–ĺ, –Ņ—Ä–ł—Ö–ĺ–ī—Ź—ā –Ĺ–į –ĺ—á–Ķ—Ä–Ķ–ī–Ĺ—č–Ķ –≤–ł–∑–ł—ā—č –ł –ł—Ā–Ņ–ĺ–Ľ–Ĺ—Ź—é—ā –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–ł—Ź, —ā–ĺ–≥–ī–į –ļ–į–ļ –≤—Ä–į—á–ł –Ĺ–Ķ—Ä–Ķ–ī–ļ–ĺ –ĺ—Ā—ā–į—é—ā—Ā—Ź –Ņ–į—Ā—Ā–ł–≤–Ĺ—č–ľ–ł –≤ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł–ł –∂–Ķ–Ľ–į–Ķ–ľ—č—Ö –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ļ –≤ —ā–Ķ—Ä–į–Ņ–ł–ł [13]. –ē—Ā–Ľ–ł –≤—Ä–į—á–ł —Ā—á–ł—ā–į—é—ā –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł–Ķ –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –ĺ—ā–≤–Ķ—ā—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–ľ –∑–į 70% –Ĺ–Ķ–ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ–ł—Ä—É–Ķ–ľ–ĺ–Ļ –ź–ď, —ā–ĺ –Ņ–į—Ü–ł–Ķ–Ĺ—ā—č –Ņ—Ä–ł–∑–Ĺ–į—é—ā —ć—ā–ĺ –Ľ–ł—ą—Ć –≤ 16% —Ā–Ľ—É—á–į–Ķ–≤ (15). –ź–Ĺ–į–Ľ–ĺ–≥–ł—á–Ĺ—č–Ļ –≤—č–≤–ĺ–ī –ľ–ĺ–∂–Ĺ–ĺ —Ā–ī–Ķ–Ľ–į—ā—Ć –ł–∑ –ī–į–Ĺ–Ĺ—č—Ö –Ĺ–į—Ā—ā–ĺ—Ź—Č–Ķ–≥–ĺ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź, –≤ –ļ–ĺ—ā–ĺ—Ä–ĺ–ľ –≤—Ä–į—á–ł –ĺ–ļ–į–∑–į–Ľ–ł—Ā—Ć —Ā–Ľ–ł—ą–ļ–ĺ–ľ ¬ę–≤–Ĺ–ł–ľ–į—ā–Ķ–Ľ—Ć–Ĺ—č–ľ–ł¬Ľ –ļ –Ņ–Ľ–ĺ—Ö–ĺ–Ļ –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į, —á—ā–ĺ –ľ–ĺ–∂–Ķ—ā –Ņ—Ä–ł–≤–ĺ–ī–ł—ā—Ć –ļ —É—Ā—É–≥—É–Ī–Ľ–Ķ–Ĺ–ł—é –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł —Ā–į–ľ–ĺ–≥–ĺ –≤—Ä–į—á–į –≤ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł–ł —Ā—ā—Ä–Ķ–ľ–Ľ–Ķ–Ĺ–ł—Ź —Ā–ĺ–≤–Ķ—Ä—ą–Ķ–Ĺ—Ā—ā–≤–ĺ–≤–į—ā—Ć –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ.
–†–ł—Ā—É–Ĺ–ĺ–ļ 4. –ö–į–ļ —á–į—Ā—ā–ĺ –Ņ–į—Ü–ł–Ķ–Ĺ—ā—č –Ĺ–Ķ –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ—č –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é (–ľ–Ĺ–Ķ–Ĺ–ł–Ķ –≤—Ä–į—á–Ķ–Ļ)
–Ę—Ä–Ķ—ā—Ć–Ķ–Ļ, –ł –ļ–į–ļ –Ĺ–ł —Ā—ā—Ä–į–Ĺ–Ĺ–ĺ, –Ĺ–į–ł–ľ–Ķ–Ĺ–Ķ–Ķ –≤–į–∂–Ĺ–ĺ–Ļ, —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź—é—Č–Ķ–Ļ –≤—Ä–į—á–Ķ–Ī–Ĺ–ĺ–Ļ –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–Ķ –∑–Ĺ–į–Ĺ–ł–Ļ. –ź–Ĺ–ļ–Ķ—ā–ł—Ä–ĺ–≤–į–Ĺ–ł–Ķ –≤—Ä–į—á–Ķ–Ļ –°–į–Ĺ–ļ—ā-–ü–Ķ—ā–Ķ—Ä–Ī—É—Ä–≥–į –Ņ–ĺ–ļ–į–∑–į–Ľ–ĺ –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ –≤—č—Ā–ĺ–ļ–ł–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –∑–Ĺ–į–Ĺ–ł–Ļ –ĺ —Ā—É—Č–Ķ—Ā—ā–≤—É—é—Č–ł—Ö —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł—Ź—Ö. –ě–ī–Ĺ–į–ļ–ĺ –ī–į–Ľ–Ķ–ļ–ĺ –Ĺ–Ķ –≤—Ā–Ķ —ć—ā–ł —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł–ł —É—Ā–Ņ–Ķ—ą–Ĺ–ĺ –≤—č–Ņ–ĺ–Ľ–Ĺ—Ź–Ľ–ł—Ā—Ć –Ĺ–į –Ņ—Ä–į–ļ—ā–ł–ļ–Ķ. –í —á–į—Ā—ā–Ĺ–ĺ—Ā—ā–ł, –Ľ–ł—ą—Ć 177 (55,1%) –≤—Ä–į—á–Ķ–Ļ —Ä–Ķ–≥—É–Ľ—Ź—Ä–Ĺ–ĺ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ľ–ł —ā–į–Ī–Ľ–ł—Ü—č –ī–Ľ—Ź —Ā—ā—Ä–į—ā–ł—Ą–ł–ļ–į—Ü–ł–ł —Ä–ł—Ā–ļ–į –≤ —Ā–≤–ĺ–Ķ–Ļ –Ņ–ĺ–≤—Ā–Ķ–ī–Ĺ–Ķ–≤–Ĺ–ĺ–Ļ –ī–Ķ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā–ł, –į 22 (6,8%) –Ĺ–Ķ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ľ–ł –ł—Ö –Ĺ–ł–ļ–ĺ–≥–ī–į. –ü—Ä–ł —ć—ā–ĺ–ľ –ļ—Ä–į–Ļ–Ĺ–Ķ –Ņ–ĺ–∑–ł—ā–ł–≤–Ĺ—č–ľ–ł –ł –ľ–Ĺ–ĺ–≥–ĺ–ĺ–Ī–Ķ—Č–į—é—Č–ł–ľ–ł –Ī—č–Ľ–ł –ĺ—ā–≤–Ķ—ā—č, –ļ–į—Ā–į—é—Č–ł–Ķ—Ā—Ź –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł—Ź –ī–į–Ĺ–Ĺ—č—Ö —Ā–į–ľ–ĺ–ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –ź–Ē –ī–Ľ—Ź –ĺ—Ü–Ķ–Ĺ–ļ–ł —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł —ā–Ķ—Ä–į–Ņ–ł–ł. 95% –≤—Ä–į—á–Ķ–Ļ –ĺ—ā–≤–Ķ—ā–ł–Ľ–ł, —á—ā–ĺ –ī–į—é—ā —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł–ł –Ņ–ĺ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—é –ĺ–Ī—Ä–į–∑–į –∂–ł–∑–Ĺ–ł –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į–ľ —Ā –ź–ď (–ī–Ķ—ā–į–Ľ—Ć–Ĺ–ĺ –Ĺ–Ķ –į–Ĺ–į–Ľ–ł–∑–ł—Ä–ĺ–≤–į–Ľ–ł—Ā—Ć), –Ņ—Ä–ł —ć—ā–ĺ–ľ 78% —Ā–ĺ–ĺ–Ī—Č–ł–Ľ–ł, —á—ā–ĺ –≤–Ķ—Ä—Ź—ā –≤ —É—Ā–Ņ–Ķ—Ö –ī–į–Ĺ–Ĺ—č—Ö —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł–Ļ. –ó–Ĺ–į–Ĺ–ł—Ź –≤—Ä–į—á–Ķ–Ļ –≤ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł–ł –ļ—Ä–ł—ā–Ķ—Ä–ł–Ķ–≤ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł —ā–Ķ—Ä–į–Ņ–ł–ł –Ī—č–Ľ–ł —Ā—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –Ľ—É—á—ą–Ķ, —á–Ķ–ľ –≤ —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É—é—Č–ł—Ö –≥—Ä—É–Ņ–Ņ–į—Ö —Ä—Ź–ī–į –ī—Ä—É–≥–ł—Ö –≥–ĺ—Ä–ĺ–ī–ĺ–≤, –į–Ĺ–į–Ľ–ł–∑–ł—Ä—É–Ķ–ľ—č–Ķ –ī–≤—É–ľ—Ź –≥–ĺ–ī–į–ľ–ł —Ä–į–Ĺ–Ķ–Ķ [16]. –ü–ĺ –ī–į–Ĺ–Ĺ—č–ľ —ć—ā–ĺ–≥–ĺ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –Ľ–ł—ą—Ć –Ĺ–Ķ–ľ–Ĺ–ĺ–≥–ł–ľ –Ī–ĺ–Ľ–Ķ–Ķ –Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ—č –≤—Ä–į—á–Ķ–Ļ —Ā—á–ł—ā–į–Ľ–ł —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –ź–Ē 140/90 –ľ–ľ —Ä—ā.—Ā—ā. –ļ—Ä–ł—ā–Ķ—Ä–ł–Ķ–ľ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź. –ě–ī–Ĺ–į–ļ–ĺ —ā–į–ļ–ĺ–Ļ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ—Ć –ļ–į–ļ –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–ł–Ķ –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –Ĺ–į –Ĺ–į—á–į–Ľ—Ć–Ĺ–ĺ–ľ —ć—ā–į–Ņ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź, –ļ–ĺ—ā–ĺ—Ä—č–Ļ —ā–ĺ–∂–Ķ –ľ–ĺ–∂–Ķ—ā –ĺ—ā—Ä–į–∂–į—ā—Ć –∑–Ĺ–į–Ĺ–ł—Ź –≤—Ä–į—á–Ķ–Ļ, –Ņ—Ä–ĺ–ī–Ķ–ľ–ĺ–Ĺ—Ā—ā—Ä–ł—Ä–ĺ–≤–į–Ľ —Ö—É–ī—ą–ł–Ķ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č. 33% –≤—Ä–į—á–Ķ–Ļ –Ĺ–ł–ļ–ĺ–≥–ī–į –Ĺ–Ķ –Ĺ–į—á–ł–Ĺ–į—é—ā –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź —Ā –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł, —ā–ĺ–≥–ī–į –ļ–į–ļ —ć—ā–ĺ—ā –Ņ–ĺ–ī—Ö–ĺ–ī —Ā—á–ł—ā–į–Ķ—ā—Ā—Ź —Ā—ā–į–Ĺ–ī–į—Ä—ā–Ĺ—č–ľ –ī–Ľ—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –≤—č—Ā–ĺ–ļ–ĺ–≥–ĺ —Ä–ł—Ā–ļ–į —É—Ā 2003 –≥–ĺ–ī–į. –ö —Ā–ĺ–∂–į–Ľ–Ķ–Ĺ–ł—é, –Ĺ–į—ą–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ –Ĺ–Ķ –ľ–ĺ–∂–Ķ—ā –ī–į—ā—Ć –ĺ—ā–≤–Ķ—ā, —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ľ–ł –Ĺ–Ķ–Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–ł–Ķ –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –ĺ—ā—Ä–į–∂–Ķ–Ĺ–ł–Ķ–ľ –Ĺ–Ķ–∑–Ĺ–į–Ĺ–ł—Ź –≤—Ä–į—á–Ķ–Ļ, –Ľ–ł–Ī–ĺ —Ā—É–Ī—ä–Ķ–ļ—ā–ł–≤–Ĺ—č–ľ –Ĺ–Ķ–Ņ—Ä–ł—Ź—ā–ł–Ķ–ľ –Ņ–ĺ–ī–ĺ–Ī–Ĺ–ĺ–≥–ĺ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ —Ä–Ķ—ą–Ķ–Ĺ–ł—Ź.
–†–ł—Ā—É–Ĺ–ĺ–ļ 5. –ß–į—Ā—ā–ĺ—ā–į –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–ł—Ź –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –Ĺ–į –Ĺ–į—á–į–Ľ—Ć–Ĺ–ĺ–ľ —ć—ā–į–Ņ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź
–í —Ü–Ķ–Ľ–ĺ–ľ –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–Ĺ–ĺ–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ –Ņ–ĺ–ļ–į–∑–į–Ľ–ĺ, —á—ā–ĺ —Ā—ā—Ä—É–ļ—ā—É—Ä–į –Ņ—Ä–ł—á–ł–Ĺ –≤—Ä–į—á–Ķ–Ī–Ĺ–ĺ–Ļ –ł–Ĺ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł —Ā—Ä–Ķ–ī–ł —Ä–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ł–Ļ –≤—Ä–į—á–Ķ–Ļ –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł –ł–ī–Ķ–Ĺ—ā–ł—á–Ĺ–į —ā–į–ļ–ĺ–≤–ĺ–Ļ –≤ –ī—Ä—É–≥–ł—Ö —Ā—ā—Ä–į–Ĺ–į—Ö. –í–Ķ–ī—É—Č–Ķ–Ķ –ľ–Ķ—Ā—ā–ĺ –∑–į–Ĺ–ł–ľ–į–Ķ—ā –Ņ—Ā–ł—Ö–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–į—Ź –Ĺ–Ķ–≥–ĺ—ā–ĺ–≤–Ĺ–ĺ—Ā—ā—Ć –≤—Ä–į—á–į –ī–ĺ–Ī–ł–≤–į—ā—Ć—Ā—Ź —Ü–Ķ–Ľ–Ķ–≤—č—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ –ź–Ē –Ľ—é–Ī–ĺ–Ļ —Ü–Ķ–Ĺ–ĺ–Ļ, –į —ā–į–ļ–∂–Ķ –Ņ–Ķ—Ä–Ķ–ĺ—Ü–Ķ–Ĺ–ļ–į —É—Ā–Ņ–Ķ—ą–Ĺ–ĺ—Ā—ā–ł —ā–Ķ—Ä–į–Ņ–ł–ł. –ú–Ķ–Ĺ–Ķ–Ķ –∑–Ĺ–į—á–ł–ľ—č–ľ–ł –ĺ–ļ–į–∑–į–Ľ–ł—Ā—Ć –Ĺ–ł–∑–ļ–į—Ź –ł–Ĺ—Ą–ĺ—Ä–ľ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ł —ć–ļ–ĺ–Ĺ–ĺ–ľ–ł—á–Ķ—Ā–ļ–ł–Ķ –Ņ—Ä–ł—á–ł–Ĺ—č.
–Ď–Ľ–į–≥–ĺ–ī–į—Ä–Ĺ–ĺ—Ā—ā–ł –ź–≤—ā–ĺ—Ä—č –≤—č—Ä–į–∂–į—é—ā –Ī–Ľ–į–≥–ĺ–ī–į—Ä–Ĺ–ĺ—Ā—ā—Ć –ļ–ĺ–ľ–Ņ–į–Ĺ–ł–ł –•–Ķ–ľ–ĺ—Ą–į—Ä–ľ –ł –Ľ–ł—á–Ĺ–ĺ –ź–Ĺ–ī—Ä–Ķ—é –Ē–Ķ—Ä–Ķ–≤—Ź–≥–ł–Ĺ—É –∑–į –Ņ–ĺ–ľ–ĺ—Č—Ć –≤ –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ł–ł –į–Ĺ–ļ–Ķ—ā–ł—Ä–ĺ–≤–į–Ĺ–ł—Ź –≤—Ä–į—á–Ķ–Ļ
–°–Ņ–ł—Ā–ĺ–ļ –Ľ–ł—ā–Ķ—Ä–į—ā—É—Ä—č:
1. 2007 Guidelines for the Management of Arterial Hypertension. The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J Hypertens 2007; 25:1105-87.
2. –†–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ł–Ķ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł–ł –Ņ–ĺ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–Ķ –ł –Ľ–Ķ—á–Ķ–Ĺ–ł—é –ź–ď. –ö–į—Ä–ī–ł–ĺ–≤–į—Ā–ļ—É–Ľ—Ź—Ä–Ĺ–į—Ź —ā–Ķ—Ä–į–Ņ–ł–ł –ł –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł–ļ–į 2008. –Ņ—Ä–ł–Ľ–ĺ–∂–Ķ–Ĺ–ł–Ķ.
3. Phillips LS, Branch WT, Cook CB, et al. Clinical inertia. Ann Intern Med 2001; 135:825-34.
4. O‚ÄôConnor PJ, Sperl-Hillen JM, Johnson PE, Rush WA, Blitz G. Clinical inertia and outpatient medical errors. Advances in Patient Safety. 2005; 2:293‚Äď308.
5. Egan BM, Basile JN. Controlling blood pressure in 50% of all hypertensive patients: an achievable goal in the Healthy People 2010 Report? J Investig Med. 2003; 51:373‚Äď85.
6. Touze E, Coste J, Voicu M et al. Importance of in-hospital initiation of therapies and therapeutic inertia in secondary stroke prevention: IMplementation of Prevention After a Cerebrovascular evenT (IMPACT) Study. Stroke. 2008; 39(6):1834-43.
7. Okonofua KN, Simpson K, Jesri A et al. Therapeutic Inertia Is an Impediment to Achieving the Healthy People 2010 Blood Pressure Control Goals. Hypertension. 2006;47:345-51.
8. Oliveria SA, Lapuerta P, McCarthy BD, L‚ÄôItalien GJ, Berlowitz DR, Asch SM. Physician related barriers to the effective management of uncontrolled hypetension. Arch Intern Med. 2002; 162: 413‚Äď 20.
9. Roumie CL, Elasy TA, Wallston KA. Clinical inertia: a common barrier to changing provider prescribing behavior. Jt Comm J Qual Patient Saf. 2007;33(5):277‚Äď85.
10. Hyman DJ, Pavlik VN. Self-reported hypertension treatment practices among primary care physicians: blood pressure thresholds, drug choices, and the role of guidelines and evidence-based medicine. Arch Intern Med. 2001;160:2281‚Äď6.
11. –ö–ĺ–Ī–į–Ľ–į–≤–į –Ė.–Ē., –ö–ĺ—ā–ĺ–≤—Ā–ļ–į—Ź –ģ.–í., –°—ā–į—Ä–ĺ—Ā—ā–ł–Ĺ–į –ē.–ď. —Ā —Ā–ĺ–į–≤—ā. –ü—Ä–ĺ–Ī–Ľ–Ķ–ľ–į –≤–∑–į–ł–ľ–ĺ–ī–Ķ–Ļ—Ā—ā–≤–ł—Ź –≤—Ä–į—á–į –ł –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į –ł –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ć –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–Ļ –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ł –≤ –†–ĺ—Ā—Ā–ł–ł. –ě—Ā–Ĺ–ĺ–≤–Ĺ—č–Ķ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č –Ĺ–į—É—á–Ĺ–ĺ-–Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ņ—Ä–ĺ–≥—Ä–į–ľ–ľ—č –ź–†–ď–£–°-2. –ö–į—Ä–ī–ł–ĺ–Ľ–ĺ–≥–ł—Ź 2007;47(3):38-47.
12. Margolis KL, Rolnick SJ, Fortman KK et al. Self-reported hypertension treatment beliefs and practices of primary care physicians in a managed care organization. Am J Hypertens. 2005 Apr;18(4 Pt 1):566-71.
13. Fahey T, Schroeder K, Ebrahim S. Interventions used to improve control of blood pressure in patients with hypertension. Cochrane Database Syst Rev 2005; (1):CD005182.
14. Resistant Hypertension: Diagnosis, Evaluation, and Treatment A Scientific Statement From the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research. Circulation. 2008;117:e510-e26.
15. Berlowitz DR, Ash AS, Hickey EC, Friedman RH, Glickman M, Kader B, et al. Inadequate management of blood pressure in a hypertensive population. N Engl J Med 1998; 339:1957-63.
16. –®–≤–Ķ—Ü –ď.–í., –ü–ĺ–≤–Ķ—ā–ļ–ł–Ĺ –°.–í. –§–į—Ä–ľ–į–ļ–ĺ—ć–Ņ–ł–ī–Ķ–ľ–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–Ķ –į—Ā–Ņ–Ķ–ļ—ā—č –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –≤—Ä–į—á–Ķ–Ļ –Ľ–Ķ—á–Ķ–Ī–Ĺ–ĺ-–Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł—Ö —É—á—Ä–Ķ–∂–ī–Ķ–Ĺ–ł–Ļ –ě—Ä–Ľ–į –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–ł—é –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ—č—Ö –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤. –†–§–ö. 2008; 1:6-9.