Цель обзора. Проанализировать преимущества некоторых ингибиторов АПФ в лечении ИБС и ХСН ишемического генеза, подтверждённые результатами клинических исследований.
Последние данные литературы: Ингибиторы АПФ давно зарекомендовали себя как эффективные антигипертензивные препараты. Выраженная способность ингибиторов АПФ снижать АД делает их эффективными в первичной и вторичной профилактике ИБС, однако, препараты этой группы долгое время не позиционировались производителями, как средства для её лечения. При этом ингибиторы АПФ имеют ряд важных преимуществ, позволяющих с успехом применять их у пациентов со стабильной стенокардией, перенесших ИМ или процедуры по реваскуляризации миокарда. Наибольшей доказательной базой в отношении улучшения прогноза пациентов с ИБС обладают рамиприл и периндоприл. Несмотря на довольно скромную ангигипертензивную способность, кардиопротективный эффект этих препаратов доказан и, по-видимому, мало зависит от уровня непосредственного снижения АД.
Заключение: Опираясь на результаты клинических исследований и опыт практикующих врачей, можно сделать вывод о том, что периндоприл в виде монотерапии доказано снижает частоту развития сердечно-сосудистых катастроф у пациентов со стабильной ИБС. Кроме того, периндоприл в комбинации с индапамидом доказано снижает риск развития сердечнососудистых катастроф у пациентов с цереброваскулярными заболеваниями. И, наконец, исследование ASCOT доказало способность периндоприла в комбинации с амлодипином снижать риск развития сердечно-сосудистых катастроф у пациентов с АГ.
Со времени изобретения первого ингибитора ангиотензинпревращающего фермента (АПФ) прошло всего около 40 лет, но препараты этой группы настолько востребованы в клинической практике, что сегодня мы можем сказать, что современная кардиология просто немыслима без ингибиторов АПФ. Наравне с бета-адреноблокаторами (БАБ), диуретиками и статинами, ингибиторы АПФ стали одними из главных препаратов в терапевтическом арсенале кардиолога. Выраженный антигипертензивный эффект ингибиторов АПФ, а также их доказанная способность улучшать прогноз пациентов с артериальной гипертензией (АГ), хронической сердечной недостаточностью (ХСН) и ишемической болезнью сердца (ИБС), позволяют широко применять препараты этой группы в кардиологической практике. Создание новых поколений ингибиторов АПФ идёт по пути уменьшения нежелательных побочных эффектов и внедрения пролонгированных форм препаратов. Всё это делает маловероятным возможность создания другими антигипертензивными препаратами реальной альтернативы ингибиторам АПФ.
Выраженная способность ингибиторов АПФ снижать артериальное давление (АД) делает их эффективными в первичной и вторичной профилактике ИБС, однако, препараты этой группы долгое время не позиционировались производителями, как средства для её лечения. При этом ингибиторы АПФ имеют ряд важных преимуществ, позволяющих с успехом применять их у пациентов со стабильной стенокардией, перенесших инфаркт миокарда (ИМ) или процедуры по реваскуляризации миокарда [1]. Ингибиторы АПФ позволяют снизить риск развития инсультов у пациентов с цереброваскулярными заболеваниями, предотвратить развитие ИМ и нестабильной стенокардии, а также снизить потребности в коронарной реваскуляризации у пациентов с дисфункцией левого желудочка (ЛЖ) ишемической или неишемической природы [2].
В основе эффективности ингибиторов АПФ при ИБС лежит ряд их потенциально благоприятных влияний на сосудистую стенку и атеросклеротическую бляшку, доказанных экспериментально:
- Улучшение эндотелиальной функции сосудов [3],
- Снижение количества макрофагов в атероме,
- Замедление прогрессирования атеросклероза (доказано в биологических моделях [4]),
- Уменьшение экспрессии MCP-1 и тканевого фактора у пациентов с ИБС [5],
- Замедление прогрессирования атеросклероза сонных артерий по данным ультразвуковой допплерографии (УЗ-ДГ).
Благодаря своему влиянию на ренин-ангиотензин-альдостероновую систему (РААС), ингибиторы АПФ с успехом применяются у пациентов с симптомами ХСН. Антиангиотензиновые препараты из группы ингибиторов АПФ и антагонистов рецепторов ангиотензина II (АРА II) рекомендованы к применению у пациентов, страдающих сахарным диабетом (СД) II типа, из-за их способности уменьшать микроальбуминурию и замедлять прогрессирование почечной дисфункции, что делает их препаратами выбора для лечения АГ у пациентов с СД II типа [6].
Результаты нескольких клинических исследований, таких как, CONSENSUS, SAVE, AIRЕ, свидетельствуют в пользу того, что у пациентов, страдающих ИБС, с дисфункцией ЛЖ и признаками ХСН, ингибиторы АПФ достоверно снижают риск развития внезапной смерти, повторных ИМ и прогрессирования ХСН [6].
Кроме того, существуют убедительные данные об успешности применения ингибиторов АПФ в качестве средств вторичной профилактики у пациентов с ИБС без симптомов ХСН. В исследовании EUROPA (n>12000, средний возраст 60 лет) изучалось влияние ингибитора АПФ периндоприла (8 мг в сутки) на прогноз пациентов со стабильной стенокардией, без ХСН, не нуждавшихся в реваскуляризации миокарда. Важно отметить, что из всех пациентов, включённых в исследование, диагноз АГ был установлен лишь у 27 %, среднее систолическое АД в популяции составило 137 мм рт.ст. По сравнению с плацебо, периндоприл снижал АД в среднем на 5 и 2 мм рт.ст. Данные факты свидетельствуют в пользу того, что способность периндоприла уменьшать частоту развития сердечно-сосудистых катастроф, во многом, лежит за пределами снижения АД [7].
Спустя 4,2 года наблюдения были получены статистически достоверные результаты, свидетельствующие о снижении на 20% относительного риска нефатального ИМ, внезапной смерти, а также смертности от сердечнососудистых заболеваний на фоне приема периндоприла по сравнению с плацебо. Снижение относительного риска по первичным конечным точкам было обусловлено, в первую очередь, снижением частоты нефатального ИМ на 22 %, сердечно-сосудистой смертности - на 14 %, а также снижением частоты госпитализации по причине декомпенсации ХСН на 39 %. Следует отметить, что преимущества периндоприла были схожи как для пациентов с АГ (с уровнем АД > 160 и 95 мм рт.ст. или получавших антигипертензивную терапию до начала исследования) так и для лиц с нормальным уровнем АД. Кроме того, периндоприл был столь же эффективен и у пациентов с сахарным диабетом.
Интересно отметить, что при исходном среднем диастолическом АД в популяции равном 82 мм рт.ст, его снижении на фоне приёма периндоприла на 2 мм рт.ст. и общем снижении сердечно-сосудистого риска (ССР) на 20 %, снижение сердечно-сосудистого риска на каждый мм рт.ст. диастолического АД в исследовании EUROPA составило 10 % (см. таблицу 1) [8].
Таблица 1. Снижение сердечно-сосудистого риска в исследовании EUROPA
| Диаст. АД (мм рт.ст.) | 82 |
| Снижение СС-риска (%) | 20 |
| d диаст. АД (мм рт.ст.) | 2 |
| Снижение СС-риска на каждый мм рт.ст. (%) | 10 |
Наглядной иллюстрацией представленных результатов клинических исследований является клинический пример эффективного применения современного ингибитора АПФ в комплексной терапии ХСН, развившейся на фоне ИБС.
Женщина 67 лет, госпитализирована с жалобами на тяжёлую инспираторную одышку, низкую толерантность к физическим нагрузкам, общую слабость. В анамнезе ИБС, 3 года назад перенесла крупноочаговый инфаркт миокарда. При непосредственном осмотре: Состояние тяжелое. Созание ясное. Положение вынужденное - сидит в постели с высоко поднятым изголовьем. Обращает внимание цианоз губ, акроцианоз, отёки голеней, стоп. В нижних отделах лёгких выслушиваются влажные мелкопузырчатые хрипы. При аускультации сердца I тон на верхушке резко ослаблен. Частота сердечных сокращений - 104 удара в минуту, АД – 140 и 70 мм рт.ст.
В отделении была назначена терапия, направленная на уменьшение симптомов ХСН и улучшение прогноза в отдалённом периоде: БАБ карведилол в суточной дозе 25 мг, ацетилсалициловая кислота 100 мг в сутки, спиронолактон, гидрохлортиазид, петлевые диуретики внутривенно и … лозартан по 50 мг 2 раза в день. Выбор АРА II лозартана был связан с тем, что в анамнезе у пациентки были указания на сухой, непродуктивный кашель неуточнённой этиологии.
Несмотря на адекватную, грамотно подобранную терапию, эффективность ее была недостаточной. После 2 недель лечения лозартаном была начата терапия периндоприлом в суточной дозе 5 мг, принимаемой в утренние часы. Выбор ингибитора АПФ в данном случае не случаен. Периндоприл обладает большей доказательной базой в отношении улучшения прогноза пациентов с ИБС и уменьшения симптомов ХСН ишемического генеза по сравнению с другими препаратами из той же группы. Кроме того, периндоприл обладает достаточной липофильностью и высокой активностью в отношении тканевого АПФ, образующегося непосредственно в кардиомиоцитах. Следует также отметить, что в данной клинической ситуации, на фоне приёма нескольких препаратов с антигипертензивным действием, риск развития такого нежелательного эффекта, как выраженная гипотония при добавлении периндоприла значительно меньше.
Спустя 5 дней после назначения периндоприла отмечалось значительное улучшение симптоматики ХСН и толерантности к физической нагрузке. Кашель при этом полностью отсутствовал. Отмечалась компенсация явлений ХСН.
Можно ли считать данный клинический пример «счастливой случайностью»? Или всё-таки ингибиторы АПФ обладают преимуществами перед АРА II в отношении симптоматики ХСН. Для того чтобы ответить на этот вопрос следует обратиться к результатам клинических исследований. Показательным в этом отношении служит классическое исследование ELITE-II. В исследование было включено более 3000 пациентов старше 60 лет с ХСН II-IV ФК и фракцией выброса (ФВ) ЛЖ < 40 %. До начала исследования все пациенты прошли период «отмывки» от ингибиторов АПФ в течение более 3 месяцев. По протоколу исследования пациенты получали либо лозартан в дозе 50 мг 1 раз в день, либо каптоприл 50 мг 2 раза в день. Период наблюдения за пациентами составил, в среднем, 555 дней. По результатам исследования, статистически значимых различий между группами в отношении первичных конечных точек достигнуто не было. Однако, при анализе подгрупп оказалось, что в комбинации с БАБ, а также с альдактоном каптоприл оказался значительно эффективнее лозартана в соответствующих комбинациях (см. рис. 1). Та же закономерность прослеживалась и при анализе популяций пациентов. У пациентов с ХСН II ФВ и с ФВ ЛЖ ? 32 % каптоприл была значительно эффективнее лозартана (см. рис.) [9].
Рисунок 1. Исследование ELITE-II, анализ подгрупп.
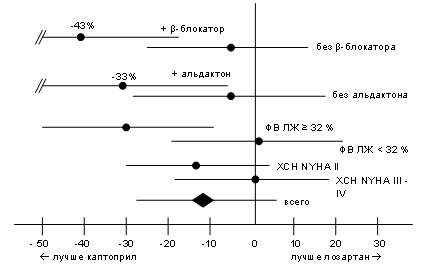
Как можно объяснить более выраженный кардиопротективный эффект комбинации БАБ и ингибитор АПФ по сравнению с комбинацией БАБ и АРА II? Основа антигипертензивного действия ингибиторов АПФ заключается, как известно, не только в уменьшении концентрации ангиотензина II, но и блокировании инактивации мощного вазодилататора брадикинина. Брадикинин вызывает не только снижение АД, но и, взаимодействуя с BK2-рецепторами, способствует повышению концентрации норадреналина. Таким образом, создаётся основа для работы БАБ.
АРА II, действуя на уровне рецепторов, т.е. на конечном этапе ренин-ангиотензинового каскада, уменьшают концентрацию норадреналина напрямую, путём блокирования АТ1-рецепторов. Кроме того, благодаря сохранённой активности АПФ, происходит быстрая инактивация брадикинина до неактивных пептидов, что также способствует снижению уровня норадреналина. Возможно, в созданных таким образом условиях, отсутствует основа для работы БАБ.
Наибольший удельный вес в общей структуре ХСН на сегодняшний день занимает ИБС и одна из самых драматичных её форм – острый ИМ. Интересным представляются данные клинических исследований, свидетельствующие в пользу того, что современные ингибиторы АПФ эффективны не только при стабильной стенокардии, но и в остром периоде ИМ. Результаты исследования PREAMI подтвердили возможность периндоприла значительно улучшать прогноз пациентов, перенёсших острый ИМ. В исследование было включено более 1200 пациентов в возрасте более 65 лет, перенёсших острый ИМ, с ФВ ЛЖ >= 40 %. По протоколу исследования, все пациенты, включённые в исследование, в течение последующих 12 месяцев получали периндоприл в дозе 4-8 мг или плацебо. Результаты исследования показали, что периндоприл значительно снижал абсолютный риск по комбинированной конечной точке, включающей смерть, госпитализацию по причине декомпенсации ХСН, а также постинфарктное ремоделирование ЛЖ (снижение абсолютного риска составило 0,22, р<0,001). При этом, среднее повышение конечно-диастолического объёма в группе плацебо составило 4,0 мл, а в группе периндоприла всего 0,7 мл (р<0,001) [10].
Особого внимания заслуживает способность ингибиторов АПФ предотвращать развитие инсультов у пациентов с цереброваскулярной патологией, причём этот эффект развивается независимо от гипотензивного действия этих препаратов. Результаты исследования PROGRESS (n=6105, среднее время наблюдения 3,9 лет) подтвердили способность ингибиторов АПФ в сочетании с диуретиками предотвращать развитие инсульта у пациентов с транзиторными ишемическими атаками (ТИА) или инсультом в анамнезе. В исследование включались пациенты, перенёсшие ТИА или инсульт в течение последних 5 лет. Следует отметить, что 16 % пациентов страдали ИБС (ИМ или коронарная реваскуляризация в анамнезе, стабильная стенокардия), в то время как ХСН служила критерием исключения из исследования. Из включенных пациентов 48 % страдали АГ (среднее систолическое АД составило 147 мм рт.ст). В ходе исследования, периндоприл в виде монотерапии снижал АД в среднем на 5 и 3 мм рт.ст., а в комбинации с индапамидом на 12 и 5 мм рт.ст.
Полученные результаты свидетельствовали о том, что периндоприл не только снижает риск развития повторного инсульта, но и частоту развития сердечно-сосудистых катастроф, а также предотвращает развития ХСН. В группе пациентов, получавших периндоприл (4 мг в сутки) в сочетании с индапамидом (2,5 мг в сутки) отмечалось статистически достоверное снижение риска развития инсульта на 43%, по сравнению с группой, получавшей плацебо. Кроме того, отмечалось снижение частоты серьёзных коронарных событий (нефатальный ИМ и сердечно-сосудистая смертность) на 35 % и частоты новых случаев ХСН на 34 %. Данные результаты отмечались как у пациентов с АГ, так и у нормотензивных лиц [11].
В настоящее время накоплено достаточное количество свидетельств того, что периндоприл, благодаря своему влиянию на сердце и сосуды, может снижать риск развития тяжёлых сердечно-сосудистых заболеваний. В дополнении к многочисленным исследованиям на животных, клинические исследования подтверждают выраженные кардиопротективные эффекты периндоприла:
- коррекция эндотелиальной дисфункции [12];
- уменьшение постинфарктного ремоделирования ЛЖ [10];
- снижение жёсткости сосудистой стенки (в сочетании с индапамидом) [13];
- уменьшение массы миокарда ЛЖ у пациентов с АГ (в сочетании с индапамидом) [13];
- Уменьшение выраженности альбуминурии у пациентов с диабетом [14];
- снижение центрального АД в аорте и индекса аугментации (в комбинации с амлодипином) [15].
Таким образом, периндоприл в виде монотерапии доказано снижает частоту развития сердечно-сосудистых катастроф у пациентов со стабильной ИБС. Кроме того, периндоприл в комбинации с индапамидом доказано снижает риск развития сердечнососудистых катастроф у пациентов с цереброваскулярными заболеваниями. И, наконец, исследование ASCOT доказало способность периндоприла в комбинации с амлодипином снижать риск развития сердечно-сосудистых катастроф у пациентов с АГ.
Опираясь на результаты клинических исследований и опыт практикующих врачей, можно сделать вывод о том, что современные ингибиторы АПФ доказано улучшают прогноз пациентов с ИБС и ХСН ишемического генеза, что позволяет использовать ряд препаратов из этой группы в комплексной терапии таких пациентов.
Список литературы:
1. Дикур О.Н., Драпкина О.Н. Возможности ингибиторов ангиотензинпревращающего фермента в лечении ишемической болезни сердца. Российские медицинские вести 2010; 15(2):20-5.
2. Braunwald E, Domanski MJ, Fowler SE, et al: Angiotensin-converting-enzyme inhibition in stable coronary artery disease. N Engl J Med 2004; 351:2058.
3. Mancini GBJ, Henry GC, Macaya C, O'Neill BJ, Pucillo AL, Carere RG, Wargovich TJ, Mudra H, Luscher TF, Klibaner MI, Haber HE, Uprichard ACG, Pepine CJ, Pitt B. Angiotensin-converting enzyme inhibition with quinapril improves endothelial vasomotor dysfunction in patients with coronary artery disease. The TREND (Trial on Reversing ENdothelial Dysfunction) study. Circulation 1996; 94:258-65.
4. Libby P, Aikawa M: Stabilization of atherosclerotic plaques: New mechanisms and clinical targets. Nat Med 2002; 8:1257.
5. Pasceri V, Chang J, Willerson JT, Yeh ETH. Modulation of C-Reactive Protein–Mediated Monocyte Chemoattractant Protein-1 Induction in Human Endothelial Cells by Anti-Atherosclerosis Drugs. Circulation 2001; 103:2531-4.
6. Драпкина О.М., Дикур О.Н. Применение иАПФ у больных ХСН ишемического генеза. Сердечная недостаточность 2009; 1:43-5.
7. Fox KM, Henderson JR, Bertrand ME, Ferrari R, Remme WJ, Simoons ML. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomised, double-blind, placebo-controlled, multicentre trial (the EUROPA study). Lancet 2003; 362:782–8.
8. Staessen JA, Birkenhager WH. Evidence that new antihypertensives are superior to older drugs. Lancet 2005; 366:869-71.
9. Pitt B, Poole-Wilson P, Segal R, Martinez FA, Dickstein K, Camm AJ, Konstam MA, Riegger G, Klinger GH, Neaton J, Sharma D, Thiyagarajan B. Effect of losartan compared with captopril on mortality in patients with symptomatic heart failure: randomised trial - the Losartan Heart Failure Survival Study ELITE II. Lancet 2000; 355:1582-7.
10. Ferrari R and PREAMI Investigators. Effects of angiotensin-converting enzyme inhibition with perindopril on left ventricular remodeling and clinical outcome: results of the randomized Perindopril and Remodeling in Elderly with Acute Myocardial Infarction (PREAMI) study. Arch Intern Med 2006; 166:659–66.
11. Neal B, MacMahon S. Randomised trial of a perindopril-based blood-pressure-lowering regimen among 6105 individuals with previous stroke or transient ischaemic attack. Lancet 2001; 358:1033–41.
12. Watanabe S, Tagawa T, Yamakawa K, et al. Inhibition of the reninangiotensin system prevents free fatty acid-induced acute endothelial dysfunction in humans. Arterioscler Thromb Vasc Biol 2005; 25:2376-80.
13. de Luca N, Mallion JM, O’Rourke MF, et al. Regression of left ventricular mass in hypertensive patients treated with perindopril/indapamide as a first-line combination: the REASON echocardiography study. Am J Hypertens 2004; 17:660-7.
14. Mogensen CE, Viberti G, Halimi S, et al. Effect of low-dose perindopril/indapamide on albuminuria in diabetes: preterax in albuminuria regression: PREMIER. Hypertension 2003; 41:1063-71.
15. Williams B, Lacy PS, Thom SM, et al. The CAFE Investigators, for the Anglo-Scandinavian Cardiac Outcomes Trial (ASCOT) Investigators, CAFE Steering Committee and Writing Committee. Differential impact of blood pressure–lowering drugs on central aortic pressure and clinical outcomes: principal results of the conduit artery function evaluation (CAFE) study. Circulation 2006; 113:1213–25.